https://essr.org/content-essr/uploads/2016/10/elbow.pdf

외측상과염은 명확시 스포츠(테니스 동작)에서 흔히 발생
내측상과염(통증)은 골프와 연관성이 많지 않음.


Open AccessReview
Ultrasound in the Differential Diagnosis of Medial Epicondylalgia and Medial Elbow Pain—Imaging Findings and Narrative Literature Review
by
Wojciech Konarski
1,*
Kamil Poboży
4
1
Department of Orthopedic Surgery, Ciechanów Hospital, 06-400 Ciechanów, Poland
2
Faculty of Medicine, Collegium Medicum, Cardinal Stefan Wyszynski University in Warsaw, 01-815 Warszawa, Poland
3
3rd Department of General Psychiatry, Independent Public Regional Mental Health Care Facility Complex of Dr. Barbara Borzym, 26-600 Radom, Poland
4
Faculty of Medicine, Medical University of Warsaw, 01-938 Warsaw, Poland
*
Author to whom correspondence should be addressed.
Healthcare 2022, 10(8), 1529; https://doi.org/10.3390/healthcare10081529
Submission received: 14 July 2022 / Revised: 9 August 2022 / Accepted: 11 August 2022 / Published: 13 August 2022
Downloadkeyboard_arrow_down
Abstract
Medial epicondylalgia (ME), commonly known as “the golfer’s elbow”, typically develops in individuals who perform repetitive forearm movements and weight-bearing activities. It accounts for up to 20% of all epicondylitis cases and is most prevalent in particular sports and occupations. Though the diagnosis can be made based on sole clinical examination, additional imaging might be essential for confirmation of medial epicondylitis and excluding other pathologies of the medial epicondyle region. US imaging, with a sensitivity and specificity of 95% and 92%, respectively, remains a practical and accessible alternative to MRI. However, its diagnostic efficacy highly depends on the operator’s experience and requires proper technique. This article describes the ultrasound examination and technique for adequate visualization of elbow joint structures. It also discusses the differential diagnosis of other common and less-known pathologies of the medial compartment of the elbow, including snapping triceps, medial collateral ligament injury, and cubital tunnel neuropathy.
초록
내측 상과염(ME)은
일반적으로 '골퍼의 팔꿈치'로 알려진 질환으로,
반복적인 전완부 움직임과 체중 부하 활동을 수행하는 개인에서 주로 발생합니다.
이 질환은 모든 상과염 사례의 최대 20%를 차지하며,
특정 스포츠와 직업군에서 가장 흔히 발생합니다.
진단은 임상 검진만으로 가능하지만,
내측 상과염을 확인하고 내측 상과 부위의 다른 질환을 배제하기 위해
추가적인 영상 검사가 필요할 수 있습니다.
초음파 검사는
각각 95%와 92%의 민감도와 특이도를 보여
MRI의 실용적이고 접근 가능한 대안으로 남아 있습니다.
그러나
진단 정확도는 검사자의 경험에 크게 의존하며 적절한 기술이 필요합니다.
이 논문은 팔꿈치 관절 구조의 적절한 시각화를 위한
초음파 검사 및 기술을 설명합니다.
또한
팔꿈치 내측 부위의 다른 일반적 및 덜 알려진 질환의 감별 진단을 논의하며,
이는 삼두근 스냅, 내측 측부 인대 손상, 팔꿈치 터널 신경병증을 포함합니다.
Keywords:
elbow; ultrasound; differential diagnosis; golfer’s elbow; epicondylitis
1. Introduction
Epicondylalgia remains one of the most common elbow disorders. It occurs mainly when specific movements, namely flexion and extension, followed by pronation and supination of the elbow, are repeated over a long period [1]. Excessive joint strain over time results in micro-trauma accumulation at the tendon attachment. This, in turn, leads to local tenderness, swelling, and ulnar nerve irritation, which results in pain and discomfort with activity, but it may also be present at rest [2].
The first literature report on epicondylalgia was published in 1882. The condition was then described as ‘lawn-tennis arm’ because the disorder was first observed in tennis players [3]. Since that time, knowledge about this entity has increased, and currently, it is known that epicondylalgia may involve either medial or lateral epicondyle. Lateral epicondylalgia (LE), also known as ‘the tennis elbow’, results from injury to the attachment of extensor carpi radialis brevis but may extend to other tendons. In turn, medial epicondylalgia (ME), called ‘the golfer’s elbow’, involves the muscles originating on the medial epicondyle of the humerus [4]. Although their common names suggest a close relationship with particular types of sport, they are also observed in many people who perform other activities involving repetitive hand movements [3,4].
Though ME is mainly diagnosed during routine clinical examination, it should be confirmed using imaging modalities. New imaging techniques, especially magnetic resonance (MRI), were propagated to diagnose elbow pathologies in recent decades. For chronic elbow pain, MRI became the first-choice imaging modality [5]. Typically, MRI allows for establishing a proper diagnosis [5]. However, it does not enable real-time dynamic examination of the joint [4]. Ultrasound (US) offers such a possibility, which is gaining popularity in osteoarticular diagnostic and therapeutic purposes [6].
Contrary to the MRI, US examination is more accessible and less expensive. In the case of a well-trained orthopedic surgery specialist with a solid knowledge of normal anatomy, this imaging tool might be non-inferior to MRI and other currently available imaging modalities [6,7,8]. Notwithstanding, modern technical solutions, including harmonic and spatial compound imaging, have brought significant noise and artifact reduction improvements, contributing to an increase in image quality. Recently introduced phase-inversion techniques also improve the field’s depth and signal-to-noise ratio. That together with technological advances in ultrasound probes allows for image quality comparable to that of an MRI [7,9].
This paper aims to describe the US anatomy of the elbow, the diagnostic standard for ME examination, and other clinical entities that need to be considered in the differential diagnosis during the US examination.
1. 서론
상과통은 여전히 가장 흔한 팔꿈치 질환 중 하나입니다. 주로 팔꿈치의 굴곡과 신전, 이어지는 회내와 회외 운동이 장기간 반복될 때 발생합니다 [1]. 관절에 가해지는 과도한 스트레스가 시간이 지나면서 힘줄 부착 부위에 미세 손상이 누적됩니다. 이것은 다시 국소적 통증, 부종, 그리고 척골 신경 자극을 유발하여 활동 시 통증과 불편감을 초래하지만, 휴식 시에도 증상이 나타날 수 있습니다 [2].
에피콘딜라기아에 대한 첫 번째 문헌 보고서는 1882년에 발표되었습니다. 이 질환은 처음 테니스 선수들에서 관찰되었기 때문에 '라wn-테니스 팔'로 묘사되었습니다 [3]. 그 이후로 이 질환에 대한 지식은 증가했으며, 현재는 상과통증이 내측 또는 외측 상과에 영향을 미칠 수 있다는 것이 알려져 있습니다.
외측 상과통증(LE)은
'테니스 엘보우'라고도 불리며, 손목 신근 근육의 부착 부위 손상으로 발생하지만
다른 힘줄로 확산될 수 있습니다.
반면,
내측 상과 통증(ME)은
'골퍼 엘보'라고도 불리며,
상완골의 내측 상과에서 시작되는 근육과 관련됩니다 [4].
그들의 일반적인 이름은 특정 스포츠와의 밀접한 관계를 암시하지만, 반복적인 손 움직임을 포함하는 다른 활동을 하는 많은 사람들도 이 증상을 경험합니다 [3,4].
ME는 주로 일상적인 임상 검진 시 진단되지만, 영상 검사를 통해 확인해야 합니다. 최근 수십 년간 팔꿈치 질환 진단에 새로운 영상 기술, 특히 자기공명영상(MRI)이 널리 적용되었습니다. 만성 팔꿈치 통증의 경우 MRI가 첫 번째 선택 영상 검사로 자리 잡았습니다[5]. 일반적으로 MRI는 정확한 진단을 내리는 데 유용합니다[5]. 그러나 관절의 실시간 동적 검사가 불가능합니다[4].
초음파(US)는
이러한 가능성을 제공하며,
골관절 진단 및 치료 목적으로 인기를 얻고 있습니다 [6].
MRI와 달리 US 검사는
접근성이 높고 비용이 저렴합니다.
정상 해부학에 대한 탄탄한 지식을 갖춘 숙련된 정형외과 전문의가 수행할 경우,
이 영상 검사는 MRI 및 현재 사용 가능한 다른 영상 검사와 비교해 열등하지 않을 수 있습니다 [6,7,8].
그러나 현대 기술 솔루션, 특히 조화 초음파 및 공간 복합 이미징은 잡음과 인공물 감소에 상당한 개선을 가져왔으며, 이는 이미지 품질 향상에 기여했습니다. 최근 도입된 위상 역전 기술도 필드 깊이와 신호 대 잡음 비율을 개선했습니다. 이러한 기술적 진보와 초음파 프로브의 발전은 MRI와 유사한 이미지 품질을 달성할 수 있게 했습니다 [7,9].
이 논문은
팔꿈치의 초음파 해부학,
ME 검사의 진단 기준,
초음파 검사 시 감별 진단 시 고려해야 할 다른 임상적 실체를 설명하는 것을 목표로 합니다.
2. Materials and Methods
We also conducted a narrative literature review to summarize available knowledge about ME diagnosis and management. Studies and papers describing ME and other clinical entities that might develop near the medial epicondyle were included. We excluded papers discussing pathologies of regions other than elbows or papers that did not concern humans. We prepared a narrative synthesis of relevant papers identified in the PubMed database. The following set of keywords was used: tennis elbow, medial epicondylitis, risk factors, ultrasound, doppler, differential diagnosis, and epidemiology. We identified a total of 887 results. Out of them, 103 were excluded (language other than English, Spanish, or Polish). Among the remaining 784, 12 were excluded because they were animal studies. In summary, 65 papers regarding ME and its differential diagnosis were included. In papers suitable for inclusion in the review, we also screened the references to identify relevant papers.
US images from our clinical practice were used to compile a pictorial essay to illustrate different pathologies of the medial epicondylar region. Written informed consent was obtained from patients to use US images for educational and publication purposes.
2. 재료 및 방법
우리는 ME 진단 및 관리에 대한 기존 지식을 요약하기 위해 서술적 문헌 검토를 수행했습니다. 내측 상과 부근에서 발생할 수 있는 ME 및 기타 임상적 실체를 설명하는 연구 및 논문이 포함되었습니다. 팔꿈치 이외의 부위 병리나 인간과 관련 없는 논문을 제외했습니다. PubMed 데이터베이스에서 식별된 관련 논문을 서술적 합성으로 정리했습니다. 다음과 같은 키워드를 사용했습니다: 테니스 엘보, 내측 상과염, 위험 요인, 초음파, 도플러, 감별 진단, 역학. 총 887개의 결과가 식별되었습니다. 이 중 103개는 영어, 스페인어, 폴란드어 이외의 언어로 작성된 논문으로 제외되었습니다.남은 784건 중 동물 연구 12건이 제외되었습니다. 요약하면, ME 및 그 감별 진단과 관련된 65편의 논문이 포함되었습니다. 검토에 적합한 논문에서는 참고 문헌을 검토하여 관련 논문을 추가로 식별했습니다.
우리 임상 실무에서 수집한 초음파 이미지를 사용하여 내측 상과 부위의 다양한 병리를 설명하는 그림 에세이를 작성했습니다. 교육 및 출판 목적으로 초음파 이미지를 사용하기 위해 환자들로부터 서면 동의서를 받았습니다.
3. Results
3.1. Epidemiology of Medial Epicondylalgia
ME is 7 to 10 times less prevalent than LE, accounting for 10–20% of all cases of epicondylalgia at most [10,11]. In the general population, the prevalence of ME is less than 1%; however, the disease may affect even 8% of patients in certain occupations, which involve repetitive and forceful activities involving the elbow, e.g., meat cutters and butchers [12,13,14,15,16,17]. The annual incidence of ME is estimated at 0.8–5.6/1000 person-years [14,16]. Although the syndrome has been identified in patients from 12 to 80 years old, it predominantly occurs in the fourth and fifth decades of life [14,17].
ME occurs more often in persons with other work-related upper-limb disorders, particularly shoulder tendinitis, LE, and carpal tunnel syndrome [13]. Among non-movement-related factors, age 40 or older, smoking, obesity, and psychological distress were associated with ME development [14,16]. There is no consensus in the literature regarding gender as a risk factor for ME. Some studies report that males and females are affected equally [14,17]. Others indicate that ME occurs twice as frequently in women [15,16].
3. 결과
3.1. 내측 상과염의 역학
ME는
LE보다 7~10배 덜 흔하며,
상과염 전체 사례의 최대 10~20%를 차지합니다 [10,11].
일반 인구에서 ME의 유병률은 1% 미만이지만,
팔꿈치를 반복적이고 강하게 사용하는 직업군에서는
최대 8%까지 영향을 받을 수 있습니다.
예를 들어, 고기 절단사나 도축업자 등이 해당됩니다 [12,13,14,15,16,17]. ME의 연간 발생률은 1,000인년당 0.8–5.6명으로 추정됩니다 [14,16]. 이 증후군은 12세에서 80세까지의 환자에서 확인되었지만, 주로 40대 및 50대에 발생합니다 [14,17].
ME는 다른 직업 관련 상지 장애, 특히 어깨 건염, LE, 손목 터널 증후군과 함께 발생할 가능성이 높습니다 [13]. 운동과 무관한 요인 중에서는 40세 이상, 흡연, 비만, 심리적 스트레스가 ME 발병과 연관되었습니다 [14,16]. 문헌에서는 ME의 위험 요인으로 성별에 대한 합의가 없습니다. 일부 연구에서는 남성과 여성의 발생률이 동일하다고 보고되었습니다 [14,17]. 다른 연구에서는 ME가 여성에서 두 배 더 자주 발생한다고 지적했습니다 [15,16].
3.2. Causes and Other Risk Factors
The leading cause of ME is specific, repetitive arm movements, which result in recurrent trauma to the tendons attached to the medial compartment of the elbow, mostly-extensor carpi radialis brevis. Although the disorder is commonly known as ‘the golfer’s elbow’, it does not occur only in golf players but also in other athletes who participate in activities that stress the wrist and elbow joints, e.g., rowing and baseball, tennis, or bowling. Of note, 90% of ME cases are not sport-related but are diagnosed in some specific occupations [13,14,15,16,17]. Certain movements that may lead to the medial elbow compartment tendinopathy were identified. These include extreme flexion of the elbow, posture with extended elbows, posture with excessive pronation or supination of the elbow, highly repetitive movements of the elbow, grasping or lifting of objects with high forces, and a combination of repetitive postures and movements [18]. Other papers on this topic mention similar factors [10,13,14,19]. In a systematic review by van Rijn et al., ME was found to be associated with handling objects greater than 5 kg for 2 h per day, objects greater than 10 kg more than ten times per day, and repetitive movements and vibrating tools for more than 2 h per day [20]. In a population-based study, even bending or straightening the elbow for more than one hour a day was related to a higher risk of ME [16]. Hence, the disorders occur among carpenters, bricklayers, hammermen, painters, and other physical workers and among persons who use keyboards for typing for extended periods [21].
Nonetheless, some authors argue that several mechanisms might lead to ME development, implying that ME might be found in patients without typical risk factors [13,14]. Shiri et al. suggested that forceful but not repetitive activities and awkward posture are more likely to cause such injury [14]. According to Descatha et al., forceful work was even more closely related to the risk of ME than repetitive work [13]. Some ME cases are due to a single traumatic event such as a violent contraction of the extensors when attempting extremal exertion or a twisting injury [17].
3.2. 원인 및 기타 위험 요인
ME의 주요 원인은 팔꿈치 내측 부위에 부착된 힘줄(주로 짧은 손목 신근 근육)에 반복적인 외상을 초래하는 특정 반복적 팔 움직임입니다. 이 질환은 일반적으로 '골퍼의 팔꿈치'로 알려져 있지만, 골프 선수뿐 아니라 손목과 팔꿈치 관절에 부담을 주는 활동을 하는 다른 운동 선수들에게도 발생합니다. 예를 들어, 조정, 야구, 테니스, 볼링 등이 해당됩니다.
주목할 점은 ME 사례의 90%는
스포츠와 관련이 없으며,
특정 직업군에서 진단됩니다 [13,14,15,16,17].
내측 팔꿈치 부위 건병증을 유발할 수 있는
특정 움직임이 식별되었습니다.
이에는
팔꿈치의 과도한 굴곡, 팔꿈치가 펴진 자세,
팔꿈치의 과도한 회전 또는 반회전 자세, 팔꿈치의 고도로 반복적인 움직임,
높은 힘으로 물체를 잡거나 들어올리는 동작,
반복적인 자세와 움직임의 조합이 포함됩니다 [18].
이 주제에 대한 다른 논문들도
유사한 요인을 언급하고 있습니다 [10,13,14,19].
van Rijn 등(20)의 체계적 문헌 고찰에서
ME는 하루 2시간 이상 5kg 이상의 물체를 다루는 경우,
하루 10회 이상 10kg 이상의 물체를 다루는 경우,
하루 2시간 이상 반복적 움직임이나 진동 도구를 사용하는 경우와 연관성이 발견되었습니다 [20].
인구 기반 연구에서
하루에 1시간 이상 팔꿈치를 구부리거나 펴는 행동도
ME 위험 증가와 관련이 있었습니다 [16].
따라서
이 질환은 목수, 벽돌공, 망치공, 페인트공 등
신체 노동자와 키보드를 장시간 사용하는 사람에서 발생합니다 [21].
그러나 일부 연구자들은 여러 메커니즘이 ME 발병에 기여할 수 있으며, ME가 전형적인 위험 요인이 없는 환자에서도 발견될 수 있다고 주장합니다 [13,14]. Shiri 등 [14]은 반복적이지 않은 강렬한 활동과 부자연스러운 자세가 이러한 손상을 유발할 가능성이 더 높다고 제안했습니다. Descatha 등 [13]에 따르면, 반복적 작업보다 강렬한 작업이 ME 위험과 더 밀접하게 관련되어 있습니다. 일부 ME 사례는 극한의 노력 시 신장근의 폭력적인 수축이나 비틀림 부상 등 단일 외상 사건으로 인해 발생합니다 [17].
Symptoms of Medial Epicondylalgia
The main symptoms of ME are pain and tenderness. Although ME does not cause severe disability, it might cause debilitating pain interfering with basic everyday activities. The pain can develop suddenly or gradually [22]. It can be of an intermittent or persistent character and is typically localized at the inner side of the elbow, at the muscle–tendon junction, or at the insertion points of the wrist flexors in the elbow region [22,23]. Sometimes, the pain radiates distally to the forearm. It typically worsens with specific movements such as forearm pronation, gripping, or throwing but may also occur at rest, especially in the acute phase [18,22,23,24]. Symptoms are often provoked by lifting heavy objects [2,18].
Initially, the range of motion can be full, but in chronic cases, limitation of wrist extension and a flexion contracture may occur [25,26]. Numbness or tingling may radiate into one or more fingers (usually the ring and little fingers) mainly when concomitant ulnar neuropathy exists [18,19]. Other symptoms include joint stiffness and decreased grip strength. Chronic cases might also be characterized by reduced grip strength [22].
About three-quarters of the patients develop ME in their dominant arms, but some research outcomes indicate no association between the side affected by ME and the worker’s handedness [13,17].
내측 상과염의 증상
ME의 주요 증상은 통증과 압통입니다. ME는 심각한 장애를 유발하지는 않지만, 기본적인 일상 활동을 방해하는 심한 통증을 유발할 수 있습니다. 통증은 갑자기 또는 점차적으로 발생할 수 있습니다 [22]. 간헐적 또는 지속적 특성을 보이며, 일반적으로 팔꿈치 내측, 근육-건 접합부, 또는 팔꿈치 부위의 손목 굴곡근 부착 부위에 국한됩니다 [22,23]. 때로는 통증이 팔꿈치에서 아래로 방사될 수 있습니다. 특정 움직임(팔꿈치 회전, 잡기, 던지기 등) 시 통증이 악화되지만, 특히 급성기에는 휴식 중에도 발생할 수 있습니다 [18,22,23,24]. 무거운 물체를 들어올리는 것이 증상을 유발할 수 있습니다 [2,18].
초기에는 운동 범위가 정상일 수 있지만,
만성 경우 손목 확장 제한과 굴곡 구축이 발생할 수 있습니다 [25,26].
마비나 저림은
주로 동반된 척골 신경병증이 있을 때
한 개 이상의 손가락(주로 약지와 소지)으로 방사될 수 있습니다 [18,19].
다른 증상으로는
관절 경직과 손가락 힘 감소가 포함됩니다.
만성 사례에서는 손가락 힘 감소가 특징일 수 있습니다 [22].
환자의 약 3/4은 우측 팔에 ME를 발병하지만,
일부 연구 결과는 ME가 영향을 받은 측과 작업자의 손잡이 선호도 사이에 연관성이 없다는 것을 나타냅니다 [13,17].
3.3. Pathophysiology of Medial Epicondylalgia
The cause of ME is an injury to the insertion of the pronator-flexor muscle group on the medial epicondyle of the humeral bone [22,25]. Initially, the inflammatory process was considered to play the primary role in ME development [27]. The term suggesting an inflammation is still being used; however, histologically, the disease is caused by the accumulation of microtraumas over time, caused by supraphysiologic stress on the tendon. The trauma results in angiofibroblastic degradation, fibrosis, and calcification of the fibrous structures at the medial epicondyle [28]. Vascular and fibroblastic elements replace the normal tendon; during that process, mucoid degenerates, and reactive granulation tissue is formed. The failed reparative process leads to fibrosis or calcification, which decreases collagen strength through scar tissue formation and thickening of the tendons [21,29,30,31]. Therefore, some specialists prefer the term ‘tendinosis’ or ‘tendinopathy’ when describing elbow epicondylalgia [14]. In summary, though ‘medial epicondylitis’ is still being used to name this pathology, the term ‘medial epicondylalgia’ is probably more suitable as it avoids the usage of the -itis suffix, which suggests an inflammatory background of this condition.
In most cases, ME usually develops gradually. Because pain subsides with rest, most patients would not seek treatment early. Therefore, the diagnosis is usually made at the chronic stage when fibrotic degradation has already begun. When the muscle attachment is affected, its weakened structure becomes more susceptible to further microtrauma [22,23]. Damage to the structure of the attachment increases if the affected limb is subjected to further long-lasting and unlimited activity. However, some ME cases result from acute trauma resulting from a sudden contraction of the muscles attached to the medial epicondyle [14].
3.3. 내측 상과통의 병리생리학
ME의 원인은
상완골의 내측 상과에 부착된 회내근-굴곡근 근육군의 손상입니다 [22,25].
초기에는 염증 과정이
ME 발생의 주요 역할을 한다고 여겨졌습니다 [27].
염증을 암시하는 용어는 여전히 사용되고 있지만,
조직학적으로 이 질환은 힘줄에 가해지는 초생리적 스트레스로 인해
시간이 지나면서 미세 손상이 누적되어 발생합니다.
이 손상은 내측 상과돌기 부위의 섬유 구조에서
혈관섬유모세포성 퇴화,
섬유화,
석회화를 유발합니다 [28].
angiofibroblastic degradation,
fibrosis, and
calcification of the fibrous structures at the medial epicondyle
혈관 및 섬유모세포 성분이 정상 건을 대체하며,
이 과정에서 점액성 퇴행이 발생하고
반응성 육아 조직이 형성됩니다.
Vascular and fibroblastic elements replace the normal tendon;
during that process, mucoid degenerates, and reactive granulation tissue is formed
실패한 재생 과정은
섬유화 또는 석회화로 이어지며,
이는 흉터 조직 형성 및 건의 두꺼워짐을 통해
따라서 일부 전문가들은 이 병리를 설명할 때
‘건염증’ 또는 '건병증'이라는 용어를 선호합니다 [14].

요약하면,
'내측 상과염'이라는 용어는 여전히 이 병리를 명명하는 데 사용되지만,
이 용어는 이 질환의 염증성 배경을 암시하는 -itis 접미사를 피하기 때문에
'내측 상과통증'이라는 용어가 더 적합할 수 있습니다.
medial epicondylalgia
대부분의 경우 ME는 점차적으로 발생합니다. 통증이 휴식으로 완화되기 때문에 대부분의 환자는 조기에 치료를 받지 않습니다. 따라서 진단은 섬유화 퇴화가 이미 시작된 만성 단계에서 이루어집니다. 근육 부착부가 영향을 받으면 약화된 구조가 추가 미세 손상에 더 취약해집니다 [22,23]. 영향을 받은 사지가 추가로 장기적이고 무제한적인 활동에 노출되면 부착부의 구조적 손상이 증가합니다. 그러나 일부 ME 사례는 내측 상과에 부착된 근육의 급격한 수축으로 인한 급성 외상으로 발생합니다 [14].
3.4. Diagnosis
3.4.1. Normal Anatomy of the Medial Epicondyle Region
The epicondyles are rounded bony protuberances at the distal end of the humerus. The medial epicondyle is located inside the elbow on the humerus. It is the attachment site for five muscles and tendons, which form the common flexor tendon (CFT). This musculotendonous structure includes (from proximal to distal) the pronator teres (PT), the flexor carpi radialis (FCR), the palmaris longus (PL), the flexor digitorum superficialis (FDS), and the flexor carpi ulnaris (FCU). This tendinous structure forms the deepest part of the medial ligament complex and plays a vital role in stabilizing the joint medially [22,23,32]. Figure 1 provides an anatomical overview of the muscles attached to the medial epicondyle.
3.4. 진단
3.4.1. 내측 상과 부위의 정상 해부학
상과는 상완골의 원위 끝 부분에 위치한 둥근 뼈 돌출부입니다. 내측 상과는 상완골의 팔꿈치 안쪽에 위치합니다. 이 부위는 5개의 근육과 건이 부착되는 부위로, 공통 굴곡 건(CFT)을 형성합니다. 이 근건 구조는 (근위부에서 원위부로) 회전근(PT), 손목 굴곡근(FCR), 장지근(PL), 손가락 굴곡근 표층(FDS), 손목 굴곡근(FCU)으로 구성됩니다. 이 건 구조는 내측 인대 복합체의 가장 깊은 부분을 형성하며 관절의 내측 안정화에 중요한 역할을 합니다 [22,23,32]. 그림 1은 내측 상과에 부착된 근육의 해부학적 개요를 보여줍니다.
pronator teres (PT), the flexor carpi radialis (FCR), the palmaris longus (PL), the flexor digitorum superficialis (FDS), and the flexor carpi ulnaris (FCU)



Figure 1. Muscles of the elbow and their attachment of medial epicondyle of humerus. Figure depicting elbow’s muscle attachment. The letters represent: A—pronator teres muscle; B—flexor carpi radialis; C—palmaris longus; D—flexor digitatorum superficialis; E—flexor carpi ulnaris.
그림 1. 팔꿈치 근육과 상완골 내측 상과에의 부착부. 팔꿈치 근육의 부착부를 나타낸 그림. 글자는 다음과 같습니다: A—회내근; B—방사측 손목 굴근; C—장지근; D—표재성 손가락 굴근; E—척측 손목 굴근.
The elbow joint performs the movements within the specified range: flexion 130–140°, extension 180°, pronation 60–80°, and supination 70–85° [32]. However, chronic repetition of forearm pronation and wrist flexion leads to disorders that may involve almost all CFT (except for palmaris longus). Still, the pronator teres and the flexor carpi radialis were previously thought to be most affected [17,23]. During US examination of the medial epicondyle, physiological attachment of the CFT to the medial epicondyle of the humerus is presented in Figure 2.
팔꿈치 관절은 지정된 범위 내에서 다음과 같은 움직임을 수행합니다: 굴곡 130–140°, 신전 180°, 회내 60–80°, 회외 70–85° [32]. 그러나 전완 회내와 손목 굴곡의 만성적인 반복은 거의 모든 CFT(팔마리스 롱구스를 제외하고)에 영향을 미치는 장애를 유발할 수 있습니다. 그러나 이전에는 회전근과 요골 손목 굴곡근이 가장 영향을 받는 것으로 여겨졌습니다 [17,23]. 상완골 내측 상과를 초음파로 검사할 때 CFT의 상완골 내측 상과에 대한 생리적 부착 부위는 그림 2에 제시되어 있습니다.

Figure 2. Anatomical diagram showing the site of typical attachment of flexors (CFT) and medial collateral ligament. A dark gray area represents the site of attachment of the superficial, less fibrotic part of the attachment of CFT; a light gray area—the site of attachment of a deeper, less fibrotic part of it; complex, blue—anterior part of the medial collateral ligament; orange—posterior part, with the transverse part’s attachment marked in yellow.
그림 2. 굴곡근(CFT)과 내측 측부 인대의 전형적인 부착 부위를 보여주는 해부학적 도면. 어두운 회색 영역은 CFT의 표면적이며 섬유화가 덜 된 부착 부위를 나타내며, 밝은 회색 영역은 더 깊고 섬유화가 덜 된 부착 부위를 나타냅니다. 복잡한 파란색은 내측 측부 인대의 전방 부위를, 주황색은 후방 부위를 나타내며, 가로 부위의 부착 부위는 노란색으로 표시되었습니다.
3.4.2. Clinical Diagnosis
The ‘golfer’s elbow’ diagnosis is primarily based on clinical signs and symptoms. Nonetheless, it requires a careful physical examination and interview. In selected cases with an atypical presentation, imaging might be necessary to differentiate between ME and rule out other possible causes of medial elbow pain [17,33].
The medical interview should be focused primarily on the patient’s history. It is vital to establish if the patient has a history of activities involving either repetitive elbow use, gripping, valgus stress, or acute trauma [34]. About 30% of cases are associated with an acute injury, whereas 70% have a more insidious onset. Information on symptoms’ timing and duration must also be obtained [5,22].
Typical pain in ME is intermittent, directly located in the medial epicondyle region, and is activity-dependent. Tenderness at the insertion of the flexor-pronator muscle complex (the CFT), situated 0.5–1 cm distally from the medial epicondyle, is characteristic of ME. Symptoms should be present at the time of testing or occur at least four days during the last seven days. A typical finding is local pain during the ME test during clinical evaluation [5,34]. It is performed with the patient’s elbow extended and fully supinated. The examiner puts one hand on the patient’s ventral side of the hand, stabilizes the elbow with the other hand, and asks the patient to move his hand to palmar flexion against resistance. Pain during the resisted wrist flexion and pronation is the most sensitive test for ME during the physical examination [5,18,35,36,37]. On physical examination, swelling, erythema, or warmth may be present in rare acute cases, but most patients present with chronic ME with no apparent signs of inflammation [5,36].
The difference in upper limb range of motion, especially during forearm pronation, or a decrease in forceful grip compared to the contralateral side might also be observed. These movements might also be accompanied by elbow pain [29,37,38]. When examining overhead athletes, it is critical to evaluate for ulnar neuritis and ulnar collateral ligament instability, which may also coexist [37]. A provocative test to aid in the diagnosis is an exacerbation of pain with resisted forearm pronation with wrist extension [36,37,38].
In addition to the above case definition criteria and accompanying symptoms, Polk’s tests may be employed to assess for ME. During this test, the patient sits with his elbow flexed about 100°, and his forearm supinated. The examiner asks the patient to grab and lift the object weighing approx. 2.5 kg. Pain in the medial epicondyle indicates that the test is positive [36,39,40].
3.4.2. 임상 진단
‘골퍼 엘보’ 진단은 주로 임상적 증상과 징후에 기반합니다. 그러나 세심한 신체 검사와 인터뷰가 필요합니다. 비전형적인 증상을 보이는 선택된 사례에서는 ME와 다른 내측 팔꿈치 통증의 원인을 구분하기 위해 영상 검사가 필요할 수 있습니다 [17,33].
의료 인터뷰는 환자의 병력에 초점을 맞춰야 합니다. 환자가 반복적인 팔꿈치 사용, 잡기, 외반 스트레스, 또는 급성 외상 [34]과 관련된 활동을 했는지 확인하는 것이 중요합니다. 약 30%의 사례는 급성 손상과 관련되어 있으며, 70%는 더 서서히 진행됩니다. 증상의 발생 시기와 지속 기간에 대한 정보도 반드시 수집해야 합니다 [5,22].
ME의 전형적인 통증은 간헐적이며, 내측 상과 부위에 직접적으로 위치하며 활동에 따라 발생합니다. 내측 상과에서 0.5–1cm 아래에 위치한 굴곡-회내근 복합체(CFT)의 부착 부위에서 압통이 있는 것은 ME의 특징입니다. 증상은 검사 시점에 존재하거나 최근 7일 중 최소 4일에 발생해야 합니다. 임상 평가 시 ME 검사 중 국소 통증이 전형적인 소견입니다 [5,34]. 검사는 환자의 팔꿈치를 확장하고 완전히 회전시킨 상태에서 수행됩니다. 검사자는 한 손을 환자의 손바닥 쪽에 두고 다른 손으로 팔꿈치를 고정시킨 후, 환자에게 저항을 가하며 손바닥 쪽으로 굴곡하도록 요청합니다. 저항성 손목 굴곡 및 회전 시 통증은 신체 검사 시 ME를 진단하는 가장 민감한 검사입니다 [5,18,35,36,37]. 신체 검사 시 급성 사례에서는 드물게 부종, 발적, 또는 열감이 관찰될 수 있지만, 대부분의 환자는 염증의 명백한 증상 없이 만성 ME를 나타냅니다 [5,36].
상지 운동 범위, 특히 전완 회전 시의 차이나 대측과 비교한 강한 손잡기 힘의 감소가 관찰될 수 있습니다. 이러한 움직임은 팔꿈치 통증을 동반할 수 있습니다 [29,37,38]. 상체 운동 선수의 경우, 팔꿈치 신경염과 팔꿈치 측부 인대 불안정성이 동반될 수 있으므로 반드시 평가해야 합니다 [37]. 진단을 돕기 위한 유발 검사는 손목 신전과 함께 저항을 가한 전완 회전 시 통증이 악화되는 것입니다 [36,37,38].
위에서 언급된 사례 정의 기준과 동반 증상 외에도 폴크 검사를 ME 평가에 사용할 수 있습니다. 이 검사에서 환자는 팔꿈치를 약 100° 구부리고 전완을 회전시킨 상태로 앉습니다. 검사자는 환자에게 약 2.5kg의 물체를 잡고 들어올리도록 요청합니다. 내측 상과에 통증이 발생하면 검사가 양성입니다 [36,39,40].
3.4.3. Imaging of Medial Epicondylalgia
Typically, imaging using US, MRI, or other imaging modalities allows for distinguishing between different pathologies of the medial elbow [22].
3.4.4. Radiography
Plain radiographs of the elbow in ME patients are usually normal. However, it may demonstrate sclerotic changes in chronic cases and collateral ligament calcification in throwing athletes. A lateral X-ray is also helpful in eliminating alternate diagnoses, including medial epicondyle fracture, elbow arthritis, and deformity [19,23].
3.4.5. Magnetic Resonance Imaging
Magnetic resonance imaging (MRI) without contrast appears to be the method of choice for the radiologic evaluation of ME and other causes of pain in the elbow joint [5]. Usually, it is performed if the clinical picture of the disease is unclear. On T1- and T2-weighted sequences, the thickening of the CFT (from intermediate to high) indicates ME [41]. The most characteristic finding is increased signal intensity on the T2-weighted images in the CFT area and paratendinous edema [40]. MRI is also practical for detecting pathologic changes in tendons, including MCL [10].
3.4.3. 내측 상과 통증의 영상 검사
일반적으로 초음파, MRI 또는 기타 영상 검사를 통해 내측 팔꿈치의 다양한 병리를 구분할 수 있습니다 [22].
3.4.4. 방사선 촬영
ME 환자의 팔꿈치 단순 방사선 사진은 일반적으로 정상입니다. 그러나 만성 사례에서는 골화 변화가 나타날 수 있으며, 투구 운동 선수에서는 측부 인대 골화가 관찰될 수 있습니다. 측방 X-선은 내측 상과 골절, 팔꿈치 관절염, 변형 등 다른 진단을 배제하는 데 도움이 됩니다 [19,23].
3.4.5. 자기공명영상
조영제 없이 수행된 자기공명영상(MRI)은 ME 및 팔꿈치 관절 통증의 다른 원인에 대한 방사선학적 평가에 가장 적합한 방법입니다 [5]. 일반적으로 질병의 임상 소견이 명확하지 않을 경우 수행됩니다. T1 및 T2 가중 영상에서 CFT의 두께 증가(중간에서 고도로)는 ME를 나타냅니다 [41]. 가장 특징적인 소견은 CFT 부위에서 T2 가중 영상의 신호 강도 증가와 파라텐딘 부종입니다 [40]. MRI는 MCL을 포함한 힘줄의 병리적 변화를 탐지하는 데도 실용적입니다 [10].
3.4.6. Ultrasonography
Although MRI is regarded as a gold standard for confirming the ME, US imaging, with a sensitivity and specificity of 95% and 92%, respectively, remains a practical and accessible alternative. It was demonstrated that a sonogram performed by a trained professional has positive and negative predictive values of over 90% for ME diagnosis. Still, it is noteworthy that the diagnostic efficacy of ultrasonography is highly dependent on the operator’s experience [10,23,42]. Ultrasound can also be used for therapeutic purposes during guided injections. It might also serve as a tool for assessing the response to treatment [37,43,44].
Proper imaging is obtained when the tested limb is in 90 degrees flexion, and the forearm is in intermediate rotation. The probe should be placed along the long axis of the forearm to lie in the proximity of the humeral medial epicondyle. By rotating the probe to 90 degrees, a cross-section can be visualized. A normal flexor attachment has a typical fibrous structure, intermediate echogenicity, and uniform thickness. In patients with ME, US may show thickening and heterogeneity of the common extensor tendon and hypoechoic or anechoic areas of focal tendon degeneration (Figure 3) [37,42,43]. More advanced tendinopathy, ruptures, and evidence of calcification of the CFT are showed in Figure 6 and Figure 7 or MCL may be observed.
3-4-6. 초음파 검사
MRI는 ME 확인의 금기준으로 간주되지만, 초음파 영상은 각각 95%와 92%의 민감도와 특이도를 보여 실용적이고 접근 가능한 대안으로 남아 있습니다. 훈련된 전문가가 수행한 초음파 검사는 ME 진단에 대해 90% 이상의 양성 및 음성 예측 가치를 갖는 것으로 입증되었습니다. 그러나 초음파 검사의 진단 정확도는 검사자의 경험에 크게 의존한다는 점은 주목할 만합니다 [10,23,42]. 초음파는 유도 주사 시 치료 목적으로도 사용될 수 있으며, 치료 반응을 평가하는 도구로도 활용될 수 있습니다 [37,43,44].
적절한 영상은 검사 대상 사지가 90도 굴곡 상태이며 전완이 중간 회전 위치에 있을 때 얻어집니다. 프로브는 전완의 장축 방향에 배치되어 상완골 내측 상과 근처에 위치해야 합니다. 프로브를 90도 회전하면 단면이 시각화됩니다. 정상적인 굴곡근 부착부는 전형적인 섬유질 구조, 중간 음향 강도, 균일한 두께를 보입니다.
ME 환자의 경우 초음파 검사에서
공통 신근 건의 두꺼워짐과 이질성,
초음파 반사도가 낮은 또는 무반사 영역의 국소 건 퇴화(그림 3)가 관찰될 수 있습니다[37,42,43].
더 진행된 건병증, 파열, CFT의 석회화 증거는
그림 6 및 그림 7에 표시되거나 MCL이 관찰될 수 있습니다.

Figure 3. Ultrasound examination of common flexor attachment. Images (a,b)—a method of applying the probe to obtain both (a)—longitudinal, (b)—transverse sections, (c)—long axis view of a common flexor attachment (precisely above the attachment of the part corresponding to the flexor carpi radialis—FCR); open arrows—superficial, more tendinous portion of the FCR; open arrowheads—deep part of the FCR, with preserved muscular echo structure; white arrows—partially visible anterior part of the medial collateral ligament; ME—medial epicondyle. (d)—Short axis view of the common flexor attachment—open arrows; ME—medial epicondyle; PT—proximal part of the pronator teres muscle (the humeral head). (e)—Scans from strain elastography, (f)—normal CFT in power Doppler mode, (g)—normal CFT assessed with MicroFlow option.
그림 3. 공통 굴곡건 부착부의 초음파 검사. 이미지 (a,b)—프로브를 적용하여 (a)—종단면, (b)—횡단면을 얻는 방법; (c)—공통 굴곡건 부착부의 장축 관점(굴곡근 건(FCR)에 해당하는 부위 바로 위); 열린 화살표 — FCR의 표면적, 힘줄 부분이 더 많은 부분; 열린 화살표 머리 — FCR의 깊은 부분, 근육 에코 구조가 보존됨; 흰색 화살표 — 부분적으로 보이는 내측 측부 인대의 전방 부분; ME — 내측 상과. (d)—공통 굴곡근 부착부의 단축축 관점—열린 화살표; ME—내측 상과; PT—회전근의 근위부(상완골 머리). (e)—변형 탄성 촬영 스캔, (f)—정상 CFT(파워 도플러 모드), (g)—MicroFlow 옵션으로 평가된 정상 CFT.
New ultrasound technologies have also found an application in assessing elbow pathologies. Ultrasound elastography (USE), which was first implemented in the 1990s, is increasingly being used to determine tissue stiffness quantitatively. The elasticity of tissues is often altered because of pathologic processes, such as fibrosis. Therefore, USE has proven helpful for evaluating hepatic cirrhosis in oncology and orthopedics [45,46]. This technique may be helpful in epicondylalgia diagnosis; hence, increased compressibility is characteristic of this disorder [45]. Shear wave elastography (SWE) and strain elastography (SE) were recently similar diagnostic utility in ME [46]. However, USE as a routine test requires further research and standardization of the technique.
Recently, power Doppler use has emerged as a tool with high diagnostic accuracy in LE [47]. It allows for visualizing hyperemia, which accompanies inflammatory processes [48,49]. Like USE, the power Doppler utility in ME diagnosis requires further
research.
새로운 초음파 기술은 팔꿈치 질환 평가에도 적용되고 있습니다.
1990년대 초에 처음 도입된 초음파 탄성 측정법(USE)은
조직 경도를 정량적으로 측정하는 데 점점 더 널리 사용되고 있습니다.
Ultrasound elastography (USE),
조직의 탄성은
섬유화 같은 병리적 과정으로 인해 자주 변화합니다.
따라서
USE는 종양학과 정형외과에서
이 기술은 상과통증 진단에 도움이 될 수 있으며,
이 질환의 특징은 압축성 증가입니다 [45].
전단파 탄성영상술(SWE)과 변형 탄성영상술(SE)은
최근 ME에서 유사한 진단적 유용성을 보여주었습니다 [46].
그러나
USE를 일상적인 검사로서 적용하기 위해서는
기술의 표준화 및 추가 연구가 필요합니다.
최근 파워 도플러 사용이 LE에서 높은 진단 정확도를 보이는 도구로 등장했습니다 [47]. 이는 염증 과정과 동반되는 혈관 확장(hyperemia)을 시각화할 수 있습니다 [48,49]. USE와 마찬가지로 파워 도플러의 ME 진단에서의 유용성은 추가
연구가 필요합니다.
The Technique of Ultrasound Examination of the Medial Portion of the Elbow
As the joint flexes or extends during the US examination, a change in the shape of the medial collateral ligament (MCL) might be observed. The probe should be placed right above the medial epicondyle while the patient flexes and extends the forearm. The normal appearance of the MCL is depicted in Figure 4.
팔꿈치 내측 부위의 초음파 검사 기술
초음파 검사 중 관절이 굴곡 또는 신전될 때 내측 측부 인대(MCL)의 모양 변화가 관찰될 수 있습니다. 환자가 전완을 굴곡 및 신전할 때 프로브는 내측 상과 바로 위에 위치시켜야 합니다. MCL의 정상적인 모습은 그림 4에 표시되어 있습니다.

Figure 4. Image of the anterior part of the medial collateral ligament. (a)—During flexion, (b)—during extension, (c)—positioning of the probe; ME—medial epicondyle; arrows—the ligament; open horizontal arrow—joint capsule level; asterisk—the joint gap.
The CFT should be examined in longitudinal and transverse sections during the US examination. It consists of the superficial fibrous part, which is hypoechogenic, and the deep part, which is moderately hyperechogenic (Figure 4c). Near the CFT lies the MCL, which is best observed on the long axis view (Figure 4c).
그림 4. 내측 측부 인대의 전방 부위 이미지. (a)—굴곡 시, (b)—신전 시, (c)—프로브 위치; ME—내측 상과; 화살표—인대; 열린 수평 화살표—관절 캡슐 수준; 별표—관절 간격.
Another structure that must be assessed during the US examination of the ME is the ulnar nerve. The ulnar nerve is best visualized when the probe is moved medially from the olecranon towards the ME [50]. Depending on whether the ulnar nerve is also affected, ME is classified into two subtypes: without (type 1) and with (type 2) ulnar nerve involvement [1,23]. The nerve lies in the elbow’s posterior part and the ulnar nerve groove. Moving distally, the ulnar nerve penetrates the forearm muscles through the ulnar and humeral FCU heads. In ulnar nerve neuropathy, the nerve is frequently compressed at the cubital tunnel retinaculum, a thick membrane called the Osborne’s band [50]. The latter lies superficially to the ulnar nerve. Examining the individual variations in the ulnar nerve anatomy is vital before therapeutic injections in CFT enthesopathy. In addition, during flexion and extension movements, subluxation and dislocation of the ulnar nerve might be observed. The technique for US examination of the ulnar nerve is demonstrated in Figure 5.
초음파 검사 시 CFT는 종단면과 횡단면에서 검사해야 합니다. CFT는 저음향성인 표면 섬유질 부분과 중간 음향성인 심부 부분으로 구성됩니다 (그림 4c). CFT 근처에는 MCL이 위치하며, 이는 장축면에서 가장 잘 관찰됩니다 (그림 4c).
ME의 초음파 검사 시 반드시 평가해야 하는 또 다른 구조물은 척골 신경입니다. 척골 신경은 프로브를 올레크라논에서 ME 방향으로 내측으로 이동시킬 때 가장 잘 관찰됩니다 [50]. 척골 신경이 영향을 받았는지 여부에 따라 ME는 두 가지 하위 유형으로 분류됩니다: 척골 신경이 없는 유형(형 1)과 척골 신경이 있는 유형(형 2) [1,23]. 신경은 팔꿈치의 후방 부분과 척골 신경 홈에 위치합니다. distal 방향으로 이동하면서 척골 신경은 척골과 상완골의 FCU 머리 부분을 통해 전완 근육으로 침투합니다.
척골 신경 신경병증에서 신경은
Osborne의 띠라고 불리는 두꺼운 막인
cubital tunnel retinaculum에서 자주 압박됩니다 [50].
후자는 척골 신경의 표면에 위치합니다. CFT 건초염에서 치료적 주사 전 척골 신경의 해부학적 변이를 확인하는 것은 중요합니다. 또한 굴곡 및 신전 운동 시 척골 신경의 부분 탈구 또는 탈구가 관찰될 수 있습니다. 척골 신경의 초음파 검사 기술은 Figure 5에 설명되어 있습니다.

Figure 5. Ultrasound examination of the ulnar nerve. (a)—Short-axis view at the level sulcus of the nerve; small arrows—ulnar nerve; open arrowheads—Osborn’s ligament; ME—medial epicondyle. (b)—Short-axis view just distal to the medial epicondyle; small arrow—ulnar nerve; FCU1—humeral head of the flexor carpi ulnaris; FCU2—ulnar head of the flexor carpi ulnaris; arrowheads—Osborn’s band connecting proximal parts of both heads of the flexor carpi ulnaris. (c)—Long-axis view of the ulnar nerve-arrows; (d,e)—a method of applying the probe to obtain both (d)—transverse and (e)—longitudinal sections.
The US picture of ME enthesopathy is presented in Figure 6, Figure 7 and Figure 8.
Figure 5. 척골 신경의 초음파 검사. (a)—신경의 신경구 수준에서의 단축축 관점; 작은 화살표—척골 신경; 열린 화살표—오스본 인대; ME—내측 상과. (b)—내측 상과 바로 distal 부위의 단축축 관점; 작은 화살표—척골 신경; FCU1—척골 손목 굴곡근의 상완골 머리; FCU2—울나르 카르피 굴곡근의 울나르 머리; 화살표—양쪽 머리의 근육을 연결하는 오스본 밴드. (c)—울나르 신경의 장축면 관찰(화살표); (d,e)—두 가지 단면(d)—횡단면과 (e)—종단면을 얻기 위한 프로브 적용 방법.
ME 건막염의 초음파 영상은 그림 6, 그림 7 및 그림 8에 제시되어 있습니다.

Figure 6. Two cases of simple enthesopathy. Each series contains an image from the longitudinal view (a), transverse view (b), and power Doppler mode long-axis view (c). In images 1-a–1-c, the superficial part of the attachment CFT is involved, and the power Doppler test shows moderately increased vascularization, probably indicative of the regenerative processes. In the second case (images 2-a–2-c), the superficial and deep part of the attachment is involved; no signs of increased vascularization are found in the power Doppler mode.
그림 6. 단순 건막염의 두 사례. 각 시리즈에는 종축 관점(a), 횡단 관점(b), 및 파워 도플러 모드 장축 관점(c)의 이미지가 포함되어 있습니다. 1-a–1-c 이미지에서 부착부의 표면부 CFT가 관여되며, 파워 도플러 검사는 재생 과정의 가능성을 나타내는 중간 정도의 혈관화 증가를 보여줍니다. 두 번째 사례(2-a–2-c 이미지)에서는 부착부의 표면부와 심부부가 관여되며, 파워 도플러 모드에서 혈관화 증가의 징후는 발견되지 않습니다.

Figure 7. A case of advanced CFT enthesopathy with calcifications against damage within the flexor’s attachment structure. (a)—Long-axis view, (b)—short-axis view.
그림 7. 굴곡근 부착 구조 내 손상 부위에 석회화가 동반된 진행성 CFT 부착부 병변 사례. (a)—장축면, (b)—단축면.

Figure 8. Two cases of post-traumatic changes within the medial collateral ligament and profound part of the common flexor tendon. In both pictures (a,b), the areas of hypoechoic scarring are marked with arrowheads; post-traumatic calcifications are also visible.
그림 8. 외상 후 변화가 발생한 내측 측부 인대와 공통 굴곡 건의 심부 부위 사례 두 건. 두 그림(a,b)에서 저음영 흉터 부위는 화살표로 표시되었으며, 외상 후 석회화도 관찰됩니다.
4. Discussion
ME diagnosis may be based on the physical examination and the patient’s medical history. Nonetheless, ME is a relatively uncommon disease with unspecific symptoms, so the entity can easily be confused with other sources of elbow pain—features differentiating ME from other conditions [34,51].
4.1. Cubital Tunnel Syndrome and Ulnar Neuritis
Cubital tunnel syndrome is the second most common compression neuropathy. The ulnar nerve courses behind the medial epicondyle, so the pressure or stretching in this area may affect the shape of the cubital tunnel, which causes pain [34]. However, contrary to ME, where pain with activity is the leading symptom, most patients report sensory loss first. Numbness, tingling sensation, and weakness of the forearm muscles can also occur [34,52].
Diagnosis of cubital tunnel syndrome may be facilitated with the Tinel test, which involves direct gentle compression over the nerve course at the elbow level. The test is positive when a sensation of tingling and paresthesia occurs [5,10,34,37]. The diagnosis can be excluded by performing electromyography (EMG). It might also elucidate the site of nerve compression and the degree of nerve damage. Some authors recommend screening patients for systemic and metabolic disorders that might predispose them to this condition [53,54]. At times, the neuropathy might result from nerve instability or subluxation. Nerve displacement occurs mainly during forearm flexion to more than 90 degrees [55]. When the ulnar nerve dislocates from its groove, it becomes irritated, which might be captured on the US as nerve swelling. The dislocation might be observed when examining the nerve with a supinated forearm. A patient is asked to flex the forearm until the full flexion is reached gradually [55].
Nonetheless, ulnar nerve edema might be secondary to forceful work or after long periods of forearm flexion. In such circumstances, the patient might also experience symptoms indicative of neuropathy [55]. The US image of ulnar nerve pathologies is depicted in Figure 9.
4. 논의
ME 진단은 신체 검사 및 환자의 병력에 기반할 수 있습니다. 그러나 ME는 상대적으로 드문 질환으로 비특이적 증상을 보이기 때문에, 다른 팔꿈치 통증의 원인과 쉽게 혼동될 수 있습니다—ME와 다른 질환을 구분하는 특징 [34,51].
4.1. 척골 터널 증후군과 척골 신경염
척골 터널 증후군은 두 번째로 흔한 압박성 신경병증입니다. 척골 신경은 내측 상과 뒤를 지나가므로 이 부위의 압박이나 신장으로 인해 척골 터널의 형태가 변형되어 통증을 유발합니다 [34]. 그러나 ME와 달리 활동 시 통증이 주요 증상인 경우와 달리, 대부분의 환자는 감각 상실을 먼저 보고합니다. 팔뚝 근육의 마비, 저림 감각, 약화도 발생할 수 있습니다 [34,52].
큐비탈 터널 증후군의 진단은 팔꿈치 수준에서 신경 경로를 직접 가볍게 압박하는 티넬 검사로 용이해질 수 있습니다. 검사가 양성인 경우 저림과 감각 이상이 발생합니다 [5,10,34,37]. 전기자극검사(EMG)를 수행하면 진단을 배제할 수 있습니다. 또한 신경 압박 부위와 신경 손상 정도를 명확히 할 수 있습니다. 일부 저자들은 이 질환에 취약할 수 있는 전신성 및 대사성 질환을 선별하기 위해 환자를 검사할 것을 권장합니다 [53,54]. 때로는 신경 불안정이나 부분 탈구로 인해 신경병증이 발생할 수 있습니다. 신경 변위는 주로 전완을 90도 이상 굴곡시킬 때 발생합니다 [55]. 척골 신경이 그 홈에서 이탈하면 자극을 받아 초음파 검사에서 신경 부종으로 관찰될 수 있습니다. 전완을 회전시킨 상태에서 신경을 검사할 때 이탈이 관찰될 수 있습니다. 환자는 전완을 점차적으로 완전히 굴곡할 때까지 굴곡하도록 요청됩니다 [55].
그러나 척골 신경 부종은 강한 작업이나 팔꿈치 굴곡 후 장시간 경과 후 발생할 수 있습니다. 이러한 경우 환자는 신경병증 증상을 동반할 수 있습니다 [55]. 척골 신경 병변의 초음파 영상은 그림 9에 표시되어 있습니다.

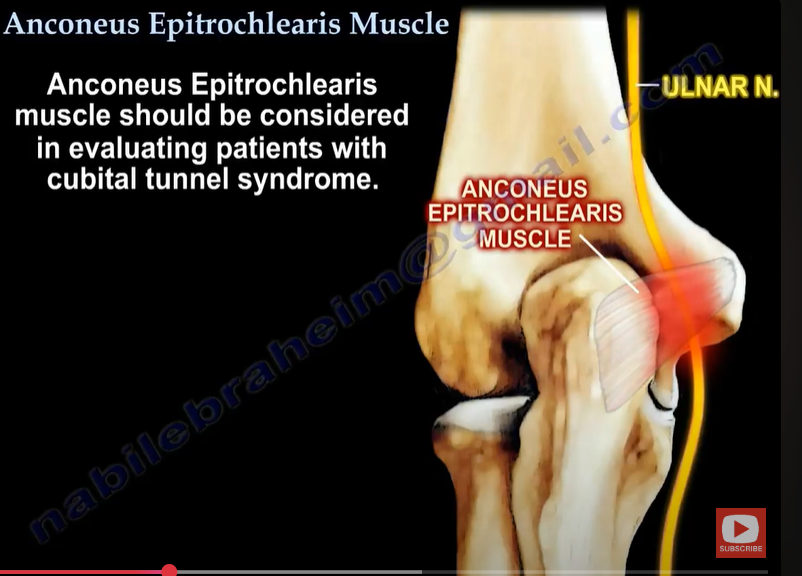
Figure 9. Three cases of the ulnar nerve neuropathy of different etiologies. (a-1)—Long-axis view of the ulnar nerve, visible compression of the nerve at the level of the arcuate ligament (the narrowing of the nerve is accompanied by increased echogenicity); proximal to the stenosis site, nerve swelling is visible, expressed as a thickening, decreased echogenicity without the typical echo structure. Arrowheads—Osborn’s ligament transforming into an arcuate ligament in the distal direction. (a-2)—The same case, cross-section at the level of the sulcus, significantly increased cross-sectional area (0.17 cm2, with the norm defined by most authors at 0.09 cm2), although in the longitudinal section, a nerve compression is visible at the level of the arcuate ligament; in this case, at the level of the sulcus there is also a visible muscular structure that may correspond to the anconeus epitrochlearis (marked with white arrows). (b)—A case of instability of the ulnar nerve, during flexion above 90 degrees: the ulnar nerve (arrows) was dislocated above the surface of the medial epicondyle. (c)—Significant nerve swelling, mainly at the level of the sulcus; no stenosis was visualized at any of the levels.
그림 9. 다양한 원인에 의한 척골 신경 신경병증의 3개 사례. (a-1)—척골 신경의 장축 관찰, 구형 인대 수준에서 신경 압박이 관찰되며(신경의 협착은 증가된 에코 강도와 동반됨); 협착 부위 proximal에서 신경 부종이 관찰되며, 두꺼워짐과 에코 강도 감소로 표현되며 전형적인 에코 구조가 없습니다. 화살표—오스본 인대가 원형 인대로 변형되는 모습(원위 방향). (a-2)—동일 사례, 골절 수준에서의 단면도. 단면적 크게 증가(0.17 cm², 대부분의 저자가 정상으로 정의한 0.09 cm² 대비), 그러나 종단면에서 원형 인대 수준에서 신경 압박이 관찰됨; 이 경우, sulcus 수준에서 anconeus epitrochlearis에 해당할 수 있는 가시적인 근육 구조가 있습니다(흰색 화살표로 표시됨). (b)—90도 이상 굴곡 시 척골 신경의 불안정성 사례: 척골 신경(화살표)이 내측 상과 표면 위쪽으로 탈구되었습니다. (c)—주로 sulcus 수준에서 심각한 신경 부종이 관찰되며, 어느 수준에서도 협착은 관찰되지 않았습니다.
4.2. Snapping Triceps with Ulnar Neuritis
Snapping triceps as a cause of ulnar neuritis Although it is rarely diagnosed, snapping triceps can also cause ulnar neuritis [56]. It affects men primarily in the fourth decade of life. Dynamic US examination is a method of choice because it allows differentiation between the snapping of the muscle and the ulnar nerve (Figure 10) [57]. The muscle may dislocate both medially and laterally. The treatment for the snapping triceps syndrome is primarily conservative and involves avoiding activities that provoke symptoms.
4.2. 척골 신경염을 동반한 삼두근 스냅
삼두근 스냅이 척골 신경염의 원인 삼두근 스냅은 드물게 진단되지만, 척골 신경염을 유발할 수 있습니다 [56]. 주로 40대 남성에서 발생합니다. 동적 초음파 검사는 근육의 스냅과 척골 신경의 스냅을 구분할 수 있어 선호되는 검사 방법입니다(그림 10) [57]. 근육은 내측과 외측으로 모두 탈구될 수 있습니다. 삼두근 스냅 증후군의 치료는 주로 보존적이며 증상을 유발하는 활동을 피하는 것이 포함됩니다.

Figure 10. Snapping triceps syndrome. A series demonstrating the anterior dislocation of the medial head of triceps muscle over the surface of the medial epicondyle, which is accompanied by shifting the ulnar nerve beyond the sulcus and its compression; compression increases as the degree of flexion increases. (a)—Examination in full extension, (b)—90, (c)—100, and (d)—120 degrees of flexion; arrows—medial head of triceps muscle; arrowheads—ulnar nerve.
그림 10. 삼두근 스냅 증후군. 삼두근의 내측 머리가 내측 상과 표면 위로 전방 탈구되는 과정을 보여주는 시리즈로, 이 과정에서 척골 신경이 홈을 넘어 이동하고 압박을 받으며, 굴곡 각도가 증가함에 따라 압박이 심해집니다. (a)—완전 신전 시 검사, (b)—90도, (c)—100도, (d)—120도 굴곡 시; 화살표—삼두근의 내측 머리; 화살표 끝—척골 신경.
4.3. Ulnar Nerve Compression Caused by Anconeus Epitrochlearis
Another rare cause of ulnar neuritis is the presence of an anomalous muscle, anconeus epitrochlearis (AE). Cadavers and imaging studies found it in 3–34% of subjects [58,59,60]. Nonetheless, this accessory muscle in patients undergoing surgery for cubital tunnel syndrome might be as high as 20% [61]. Typically, patients with AE muscle and ulnar neuritis develop symptoms more rapidly and early in life; forearm movements might sometimes provoke the symptoms.
4.3. 안코네우스 에피트로클레아리스에 의한 척골 신경 압박
상완골 내측 상완골 돌기 부근에 위치한 이상 근육인 안코네우스 에피트로클레아리스(AE)는 척골 신경염의 또 다른 드문 원인입니다. 시체 해부 및 영상 연구에서 대상자의 3–34%에서 발견되었습니다 [58,59,60]. 그러나 척골 터널 증후군 수술을 받는 환자에서 이 부가 근육의 존재율은 최대 20%에 달할 수 있습니다 [61]. AE 근육과 척골 신경염을 가진 환자는 증상이 더 빠르게 나타나며, 팔꿈치 운동이 증상을 유발할 수 있습니다.
https://www.youtube.com/watch?v=e8YqWmXS1iI&t=2s

4.4. Ulnar Collateral Ligament Injury
Injury to the medial collateral ligament (MCL) occurs mainly in athletes who throw overhead because the anterior part of the MCL is the primary restraint to valgus stress during overhead throwing. The disorder leads to valgus elbow instability and pop sensation over the medial elbow [5,62,63].
The most crucial test for MCL injury is ‘the valgus stress test’, also known as ‘the elbow abduction stress test’, which involves palpation of the medial joint line of both the symptomatic elbow and the contralateral side and comparing them for signs of laxity or instability against valgus forces. Valgus stress should be applied against an elbow flexed 20–30°, and then, the amount of opening and the subjective quality of the endpoint is assessed. The test is positive when a firm endpoint is absent, joint space opens more than 3 mm, or the patient feels pain [21,51]. MCL injury may also be confirmed with a positive result on the moving valgus stress test or milking maneuver [5,36]. An US picture of MCL is presented in Figure 8.
4.4. 척골 측부 인대 손상
측부 인대(MCL) 손상은 주로 머리 위로 던지는 운동을 하는 운동선수에서 발생합니다. 이는 MCL의 전방 부분이 머리 위로 던질 때 외반 스트레스에 대한 주요 제약 역할을 하기 때문입니다. 이 질환은 팔꿈치 내측의 외반 불안정성과 팝 소리를 유발합니다 [5,62,63].
MCL 손상의 가장 중요한 검사는 '외반 스트레스 검사'로도 알려진 '팔꿈치 외전 스트레스 검사'로, 증상이 있는 팔꿈치와 반대쪽 팔꿈치의 내측 관절선을 촉진하고 외반 힘에 대한 이완 또는 불안정성의 증상을 비교합니다. 발구스 스트레스는 팔꿈치를 20–30° 굴곡시킨 상태에서 적용되며, 이후 관절의 개방 정도와 종결점의 주관적 특성을 평가합니다. 검사가 양성인 경우 단단한 종결점이 없거나 관절 공간이 3mm 이상 열리거나 환자가 통증을 느끼면 양성으로 판단됩니다 [21,51]. MCL 손상은 이동식 발구스 스트레스 검사나 밀킹 조작에서 양성 결과가 나올 경우에도 확인될 수 있습니다 [5,36]. MCL의 초음파 영상은 그림 8에 제시되어 있습니다.
4.5. Cervical Radiculopathy
Patients with neurologic disorders should also be examined for cervical radiculopathy and dysfunction of a nerve root of the cervical spine. The C7 and C6 cervical nerve roots are the most affected. The typical symptoms of cervical radiculopathy are neck and arm discomfort of insidious onset and sensory changes along the involved nerve root dermatome, including tingling, numbness, or sensorineural loss [64]. Confirming cervical radiculopathy may be possible with the foraminal compression test (or Spurling test). It is performed by applying downward pressure on a patient’s head, with the neck extended and the head rotated. The test is positive if the pain radiates into the ipsilateral limb. As C6 and C7 radiculopathy lead to muscle weakness, it may predispose to ME development [64,65]. An imaging modality of choice for confirmation of cervical radiculopathy is MRI.
4.6. Ganglion Cyst
Another cause of elbow pain may be a ganglion cyst, a benign form of soft tissue swelling. It typically arises from the ulnohumeral joint capsule. The etiology of ganglia remains unclear, but degenerative changes at the collective and repeated minor trauma seem to contribute to its development [66]. An improper diagnosis is likely because the ganglion may mimic epicondylalgia or cubital tunnel syndrome. US evaluation (Figure 11) or magnetic resonance imaging (MRI) may be particularly helpful in the proper assessment of pain sources [67,68,69].
4.5. 경추 신경근병증
신경학적 장애가 있는 환자는 경추 신경근병증 및 경추 척추 신경근의 기능 장애를 검사해야 합니다. C7 및 C6 경추 신경근이 가장 자주 영향을 받습니다. 경추 신경근병증의 전형적인 증상은 서서히 시작되는 목과 팔의 불편감 및 영향을 받은 신경근의 피부 분포 영역을 따라 감각 변화(예: 저림, 마비, 감각 신경 손실)입니다 [64]. 경추 신경근 병증을 확인하기 위해 포르멘 압박 검사(또는 스퍼링 검사)가 가능할 수 있습니다. 이 검사는 환자의 머리에 아래로 압력을 가하며 목을 펴고 머리를 회전시키는 방식으로 수행됩니다. 통증이 같은 쪽 사지로 방사되면 검사가 양성입니다. C6 및 C7 신경근 병증은 근육 약화를 유발할 수 있으며, 이는 ME 발생 위험을 높일 수 있습니다 [64,65]. 경추 신경근 병증을 확인하기 위한 영상 검사 방법은 MRI가 가장 적합합니다.
4.6. 신경절 낭종
팔꿈치 통증의 또 다른 원인은 양성 연부 조직 부종인 신경절 낭종일 수 있습니다. 이는 일반적으로 상완골과 요골 관절 캡슐에서 발생합니다. 신경절의 원인은 명확하지 않지만, 퇴행성 변화와 반복적인 경미한 외상이 그 발생에 기여하는 것으로 보입니다 [66]. 부적절한 진단이 자주 발생하는 이유는 ganglion이 epicondylalgia 또는 cubital tunnel syndrome과 유사한 증상을 보일 수 있기 때문입니다. 초음파 검사 (그림 11) 또는 자기공명영상 (MRI)은 통증 원인의 정확한 평가에 특히 유용할 수 있습니다 [67,68,69].

Figure 11. Ganglion cysts (dotted line) compressing the ulnar nerve (arrows).
그림 11. 건초종(점선)이 척골 신경(화살표)을 압박하고 있습니다.
4.7. Degenerative Changes in the Elbow Joint
Osteoarthritis and degenerative changes in the elbow joint might cause elbow pain and stiffness, especially in elderly subjects [70]. The most common cause of elbow arthritis is rheumatoid arthritis, followed by trauma-related arthritis and primary osteoarthritis [71]. Nonetheless, it seems unlikely that such changes will be highly localized to affect only the medial side of the elbow without changes in other joints. US dynamic examination might help determine if osteophytes and loose bodies are a source of irritation and pain and exclude inflammatory activity that might suggest a rheumatic background of the patient’s ailments.
4.8. Epitrochlear Lymphadenopathies
Lymphadenopathy of the elbow region is likely to signify a systemic illness. Usually, they accompany the disorders that cause general lymphadenopathy (including lymphomas, leukemias), infections (Epstein–Barr virus, human immunodeficiency virus, cat-scratch disease, syphilis), and malignancies [72,73,74]. Patients with enlarged lymph nodes in the epitrochlear region should be carefully evaluated in the light of clinical data, such as the presence of fever and other systemic symptoms, mobility of enlarged nodes concerning skin and deeper layers, and changes in the overlying skin [73]. It is advisable to screen such patients for red flags indicative of malignant disease and refer them for further testing to exclude such pathology [73].
4.7. 팔꿈치 관절의 퇴행성 변화
팔꿈치 관절의 골관절염과 퇴행성 변화는 특히 노인에서 팔꿈치 통증과 경직을 유발할 수 있습니다 [70]. 팔꿈치 관절염의 가장 흔한 원인은 류마티스 관절염이며, 그 다음으로 외상 관련 관절염과 원발성 골관절염이 있습니다 [71]. 그러나 이러한 변화가 다른 관절의 변화 없이 팔꿈치 내측에만 국한되어 영향을 미치는 것은 드뭅니다. 초음파 동적 검사는 골극과 이물체가 자극과 통증의 원인이 되는지 확인하고 환자의 증상이 류마티스성 질환을 시사하는 염증 활동을 배제하는 데 도움이 될 수 있습니다.
4.8. 상완골 내측 부위의 림프절 종대
팔꿈치 부위의 림프절 종대는 전신 질환을 의미할 가능성이 높습니다. 일반적으로 일반적인 림프절 종대를 유발하는 질환(림프종, 백혈병 등), 감염(에피스타인-바 바이러스, 인간 면역결핍 바이러스, 고양이 긁힘 질환, 매독) 및 악성 종양과 동반됩니다 [72,73,74]. 상완골 내측 부위의 림프절이 비대해진 환자는 발열 및 기타 전신 증상의 유무, 비대된 림프절의 피부 및 깊은 층에 대한 이동성, 표면 피부 변화 등 임상적 데이터를 고려하여 신중히 평가해야 합니다[73]. 이러한 환자는 악성 질환을 시사하는 경고 신호를 스크리닝하고 추가 검사를 위해 의뢰하여 해당 병리를 배제해야 합니다[73].
5. Conclusions
Medial epicondylalgia, although less frequent than involvement of lateral epicondyle, should not be underestimated as a cause of elbow pain. Such patients may struggle to perform everyday activities at home and work. Ultrasound examination might be a valuable complementary assessment tool for an orthopedic specialist, which allows for the assessment of both the medial epicondyle and adjacent structures, including the ulnar nerve, muscles, and their attachments. It is also helpful in excluding the dynamic nature of the patient’s symptoms, which occur in both ME, ulnar nerve dislocations, and snapping triceps syndrome, among others.
5. 결론
내측 상과염은 외측 상과염보다 덜 흔하지만, 팔꿈치 통증의 원인으로 경시되어서는 안 됩니다. 이러한 환자들은 가정과 직장에서 일상 활동을 수행하는 데 어려움을 겪을 수 있습니다. 초음파 검사는 정형외과 전문의에게 유용한 보완적 평가 도구로, 내측 상과와 인접 구조물(척골 신경, 근육 및 그 부착부)을 평가할 수 있습니다. 또한 환자의 증상이 내측 상과염, 척골 신경 탈구, 삼두근 스냅 증후군 등에서 나타나는 동적 특성을 배제하는 데도 도움이 됩니다.
Author Contributions
Conceptualization, W.K. and T.P.; methodology, W.K. and M.H.; formal analysis, W.K., A.K. and M.H. investigation, W.K., T.P. and A.K.; resources, W.K.; data curation, M.H.; writing—original draft preparation, W.K., T.P., A.K. and K.P.; writing—review and editing, M.H. and W.K.; visualization, W.K., T.P. and A.K.; supervision, W.K. and M.H.; funding acquisition, W.K. All authors have read and agreed to the published version of the manuscript.
Funding
This research received no external funding.
Institutional Review Board Statement
The study was conducted in accordance with the Declaration of Helsinki. Informed consent was taken from each patient to use imaging findings for education and publishing.
Informed Consent Statement
Not applicable.
Data Availability Statement
Not applicable.
Conflicts of Interest
The authors declare no conflict of interest.
References
- Morrey, B.F. (Ed.) The Elbow and Its Disorders, 3rd ed.; WB Saunders: Philadelphia, PA, USA, 2000. [Google Scholar]
- Matthews, J.; Boyle, K. Tennis and Golfer’s Elbow: Epicondylitis. In Orthopedic Surgery Clerkship; Eltorai, A.E.M., Eberson, C.P., Daniels, A.H., Eds.; Springer International Publishing: Cham, Germany, 2017; pp. 87–90. [Google Scholar]
- Morris, H. The rider’s sprain. Lancet 1882, 120, 133–134. [Google Scholar] [CrossRef]
- Hultman, K.L.; Goldman, B.H.; Nazarian, L.N.; Ciccotti, M.G. Ultrasound Examination Techniques for Elbow Injuries in Overhead Athletes. J. Am. Acad. Orthop. Surg. 2021, 29, 227–234. [Google Scholar] [CrossRef]
- Kane, S.F.; Lynch, J.H.; Taylor, J.C. Evaluation of elbow pain in adults. Am. Fam. Physician 2014, 89, 649–657. [Google Scholar]
- Barret, H.; Gastaud, O.; Laumonerie, P.; Faruch, M.; Bonnevialle, N.; Mansat, P.; Langlais, T. Feasibility and technique of ultrasound traumatic elbow lesion assessment. Orthop. Traumatol. Surg. Res. 2021, 107, 102836. [Google Scholar] [CrossRef]
- Jeong, J.S. Dual-element transducer with phase-inversion for wide depth of field in high-frequency ultrasound imaging. Sensors 2014, 14, 14278–14288. [Google Scholar] [CrossRef] [PubMed]
- Jäschke, M.; Weber, M.A. Sonographie des Ellenbogens—Standardschnitte und Normalanatomie [Ultrasound of the elbow-standard examination technique and normal anatomy]. Radiologe 2018, 58, 985–990. [Google Scholar] [CrossRef] [PubMed]
- Entrekin, R.R.; Porter, B.A.; Sillesen, H.H.; Wong, A.D.; Cooperberg, P.L.; Fix, C.H. Real-time spatial compound imaging: Application to breast, vascular, and musculoskeletal ultrasound. Semin. Ultrasound. CT MR 2001, 22, 50–64. [Google Scholar] [CrossRef]
- Amin, N.H.; Kumar, N.S.; Schickendantz, M.S. Medial epicondylitis: Evaluation and management. J. Am. Acad. Orthop. Surg. 2015, 23, 348–355. [Google Scholar] [CrossRef]
- Plancher, K.D.; Halbrecht, J.; Lourie, G.M. Medial and lateral epicondylitis in the athlete. Clin. Sports Med. 1996, 15, 283–305. [Google Scholar] [CrossRef]
- Descatha, A.; Dale, A.M.; Jaegers, L.; Herquelot, E.; Evanoff, B. Self-reported physical exposure association with medial and lateral epicondylitis incidence in a large longitudinal study. Occup. Environ. Med. 2013, 70, 670–673. [Google Scholar] [CrossRef]
- Descatha, A.; Leclerc, A.; Chastang, J.F.; Roquelaure, Y. Study Group on Repetitive Work. Medial epicondylitis in occupational settings: Prevalence, incidence and associated risk factors. J. Occup. Environ. Med. 2003, 45, 993–1001. [Google Scholar] [CrossRef]