근래의 신장이식 임상성적과 관련인자들: 단일기관 연구
울산대학교병원 신장내과, 의생명연구소, 외과 / 안재성 외7
서 론
신장이식(kidney transplantation)은 말기신부전증(endstage kidney disease)의 가장 이상적인 신대체 요법으로 투석과 비교하여 환자의 생존율 및 삶의 질과 같은 임상성적이 탁월하다. 최근 20년간 신장이식은 단기 생존율의 향상과 급성 거부반응(biopsy-proven acute rejection, BPAR) 빈도의 감소와 같은 성과를 얻었지만 이식편의 장기간 생존율의 향상에 있어서는 답보 상태에 있는 것으로 보고되고 있다. 효과적인 면역억제제와 새로운 유도요법의 적용에도 불구하고 장기간 임상성적의 향상이 동반되지 않는 원인으로 장기 공여자와 수혜자의 고령화, 확장범주 공여장기(expanded criteria donor, ECD)이식과 같은 고위험 장기이식의 증가와 같은 요인들이 관계있을 것으로 추정되고 있다. 그러나 이와 같은 추론은 미국과 유럽 자료의 분석 결과이므로 우리나라처럼 다른 환경에서도 적용될 수 있는지는 검토되어야 한다.
우리나라 기관들의 신장이식 성적이 미국이나 유럽보다 나은 것으로 보고 되었지만, 장기이식 성적의 기관 간의 비교에서는 여러 요인들을 고려해야 한다. 환자군의 중등도, 의료 공급자의 이식 관련 경험, 그리고 뇌사 장기의 이송 거리, 의료 제도와 같은 의료 외적인 환경 등이 장기이식의 임상성적에 영향을 미칠 수 있다.
저자들의 기관에서는 1998년 첫 신장이식을 시행하였다. 이처럼 근래에 신장이식을 시작한 단일기관 코호트의 분석은, 최근 20년간의 우리나라 이식 성적을 확인하는 데 도움이 될 것으로 생각된다. 저자들은 최근의 신장이식의 임상성적과 이에 영향을 미치는 요인을 분석하고, 여전히 장기간 임상성적의 향상이 답보 상태인지도 확인하고자 본 연구를 시행하였다. 또한, 이식 성적에 영향을 미치는 요인들에 있어서 국가나 지역 간의 차이가 있는지를 확인 하고자 하였다.
대상 및 방법
1. 대상환자
1998년 7월 15일부터 2016년 6월 1일까지 울산대학교 병원에서 신장이식을 시행 받은 환자 354예를 대상으로 하여 이식 후 임상성적과 이에 영향을 미치는 위험인자를 후향적으로 분석하였다.
2. 자료 수집
모든 정보는 울산대학교병원 전산의무기록시스템(electronic medical recording system)과 임상정보 웨어하우스 (clinical data warehouse)를 이용하여 수집하였다. 신장이식 수혜자의 나이, 성별, 키, 체중, 이식 전 신대체 요법 종류, 이전 신장이식 여부, 원인 신장 질환, panel reactive antigen (PRA), 거대세포바이러스(cytomegalovirus, CMV) 항체, 면역억제 유도요법 및 유지요법의 종류, 공여자의 나이, 성별, 키, 체중, 수혜자와의 관계, 수혜자와 사람백혈 구항원(human leukocyte antigen, HLA)-A, -B, -DR 부적합 항원 개수, 한랭허혈 시간(cold ischemia time) 정보를 정리하였다. 이식 후 경과 자료로서, 지연성 이식편 기능 (delayed graft function, DGF), BPAR, 이식신 기능 소실 (graft loss), 사망, CMV 감염, BK 바이러스 신병증의 발병을 조사하였다. DGF는 신장이식 후 1주일 이내에 이식신 기능이 충분히 회복되지 않아 신대체 요법이 필요했던 경우로 정의하였고, BPAR은 조직학적으로 확인된 경우에 대하여 급성 T 세포 거부반응(acute T-cell mediated rejection, ACR) 및 급성 항체 매개 거부반응(acute antibody-mediated rejection, AAMR)으로 구분하여 분석하였다. CMV 감염은 CMV 항원혈증(CMV antigenemia) 또는 중합효소연쇄반응(CMV polymerase chain reaction, CMV PCR) 양성소견을 보이고 임상의가 CMV 감염으로 판단하여 ganciclovir로 치료한 경우로 정의하였다. BK 바이러스 신병증은 혈액 BK 바이러스 정량 DNA PCR 검사에서 1×10^4 copies/mL 이상이며 임상적으로 BK 바이러스 신병증이 의심되어 중재적 치료를 한 경우 또는 조직학적으 로 확인된 경우로 정의하였다. 이식신 기능 소실은 혈액투석 또는 복막투석을 재개하거나, 재이식(re-transplantation)을 받은 경우로 정의하였다.
공여자의 특성에 따른 이식 경과를 분석하기 위해 생체 공여자 신이식(living donor kidney transplantation)과 사체 공여자 신이식(deceased donor kidney transplantation, DDKT) 으로 나누어 환자 및 이식신 생존율을 분석하였으며, DDKT의 경우 표준 공여자(standard criteria donor, SCD) 와 ECD로 이분하여 비교하였다. ECD는 장기이식관리센터(Korean Network for Organ Sharing, KONOS)의 기준을 따랐으며, (1) 나이 60세 이상, (2) 혈청 크레아티닌 3.0 mg/dL 이상, (3) 심정지 뇌사자, (4) 3회 이상의 뇌사자의 저혈압 병력 중 한가지 이상인 경우로 정의하였다.
3. 통계분석
자료들은 연속변수는 평균±표준편차, 비 연속변수는 백분율(%)로 정리하였고, 각각 t-검정과 카이제곱 검정을 이용하여 비교하였다. 환자 생존율 및 이식신 생존율은 Kaplan-Meier 생존분석으로 구하였고, Log-rank 법을 이용하여 비교하였다. 임상성적에 영향을 미치는 위험인자 들은 Cox proportional hazard model을 사용하여 분석하였다. 다변량 분석 모델은 단변량 분석에서 의미 있게 나온 변수와 임상적 의미가 있을 것으로 예상되는 변수를 포함 하여 구축하였다. 모든 통계처리는 SPSS ver. 21.0 (IBM Co., Armonk, NY, USA)으로 하였으며, P<0.05인 경우 유의한 것으로 판정하였다.
결 과
1. 신장 수혜자와 공여자의 특성
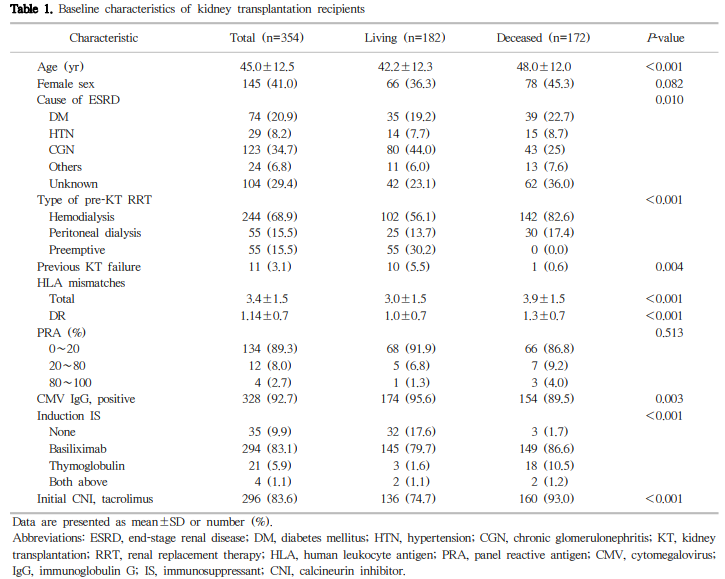
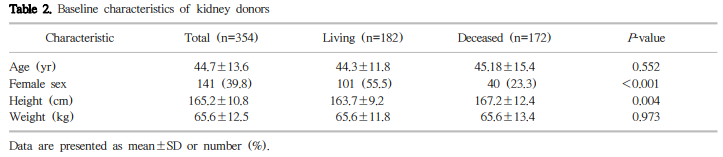
본원에서 신장이식을 받은 354명의 평균 연령은 45.0±12.5세, 관찰 기간은 53개월(범위; 3∼220개월)이었다(Table 1). 이 중 생체 신이식이 182예(51.4%), 사체 신이식이 172예 (48.6%)이었고, 생체 신이식을 받은 환자의 평균 나이는 42.2±12.3세로 사체 신이식의 경우(48.0±12.0세)보다 의미 있게 적었다(P<0.001). 공여자의 평균 연령은 44.7±13.6 세였다(Table 2). 이식 전 혈액투석과 복막투석을 받고 있던 환자는 각각 244명(68.9%)과 55명(15.5%)이었으며, 나 머지 55명(15.5%)은 신 대체 요법 없이 바로 신장이식(preemptive transplantation)을 받았다. ABO 혈액형 부적합 이식은 17예(9.3%)에서 시행되었고, 과거 신장이식을 받고 이식신 기능 부전으로 재이식을 받은 환자는 11예(3.1%) 였다. 말기신부전의 원인 질환으로 만성사구체신염이 123명 (34.7%)으로 가장 많았고, 다음으로 당뇨병이 74명(20.9%), 고혈압이 29명(8.2%) 순이었다. CMV IgG는 전체환자 중 328명(92.7%)에서 양성이었다.
HLA 불일치는 생체 신이식보다 사체 이식에서 의미 있게 높았으며(3.0±1.5 vs. 3.9±1.5, P<0.001), DR 불일치도 마찬가지로 생체 신이식보다 사체 신이식 환자에서 의미 있게 높았다(1.0±0.7 vs. 1.3±0.7, P<0.001). PRA 역가는 생체 신이식군에서 0%∼20%가 91.9%, 20%∼80% 가 6.8%. 80%∼100%가 1.3%였으며, 사체 신이식군에서 각각 86.8%, 9.2%, 4.0%로 두 군간에는 유의한 차이는 없었 다(P=0.513). 면역억제제 유도 요법은 생체 신이식군은 시행하지 않은 경우가 32명(17.6%), basiliximab 145명(79.7%), thymoglobulin을 투여한 경우가 3명(1.6%)이었다. 사체 신이식군에서는 basiliximab 149명(86.6%), thymoglobulin 18 명(10.5%)으로 생체 신이식에 비해 thymoglobulin을 투여 받은 환자가 많았다(P<0.001). 유지 면역억제제로 tacrolimus를 사용한 경우는 생체 신이식군은 136명(74.7%), 사체 신이식군은 160명(93.0%)이었다(P<0.001).
2. 이식 후 임상경과
DGF는 23예(6.5%)에서 발생하였고 사체 신이식에서 생체 신이식에서보다 의미 있게 많았다(20예 vs. 3예, P< 0.001). 한랭허혈 시간은 사체 신이식군에서 중간값 307분 (범위; 45∼922분)이었다. 신장이식 후 1년째 평균 크레아티닌 농도는 1.38±1.2 mg/dL, 추정사구체여과율(estimated glomerular filtration rate)은 63.6±19.3 mL/min/1.73 m2 이었다. BPAR은 71예(20.0%)이었으며, ACR 55예(15.5%), AAMR 16예(4.5%)였다. CMV 감염은 46예(13.0%), BK 바이러스 신병증은 30예(8.5%), 폐포자충폐렴(Pneumocystitis jiroveci pneumonia)은 1예(0.3%)가 발생하였다. 사구체 신염의 재발은 35예(9.9%), 악성종양은 15예(4.2%), 이식 후 당뇨병(new onset diabetes mellitus after transplantation)은 58예(16.4%)에서 발생하였다(Table 3).
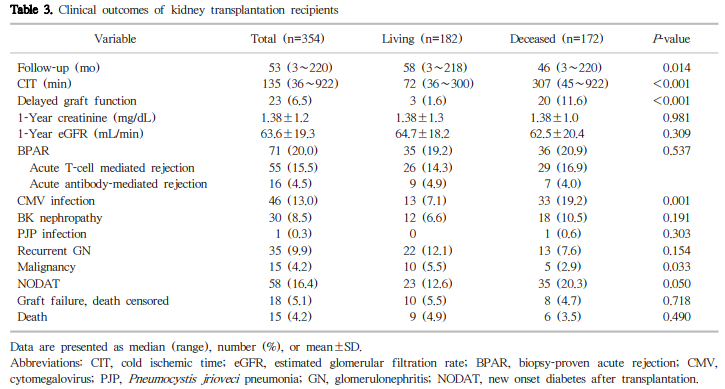
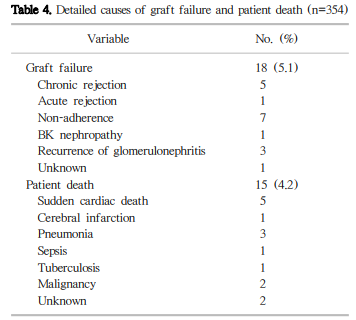
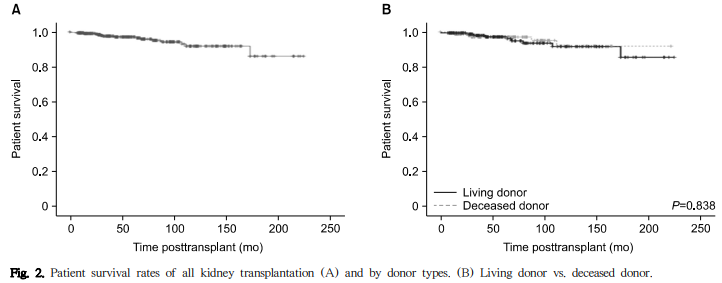
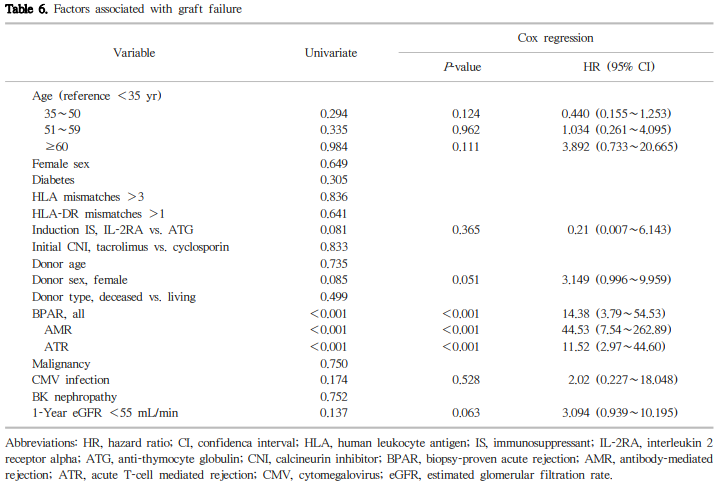
이식신 기능 소실은 18예에서 발생했으며(생체 신이식 10예, 사체 신이식 8예), 5년 및 10년 이식신 생존율은 각 각 96.7%, 91.5%였다(Fig. 1). 주요 원인으로는 만성 거부반응이 5예, BPAR 1예, 자의에 의한 약물복용 중단 7예, BK 신병증 1예, 만성사구체신염 재발 3예, 원인 불명 1예 였다(Table 4). 생체 신이식의 5년 및 10년 이식신 생존율 은 97.8%와 94.9%로 사체 신이식(5년 및 10년 이식신 생존율 각각 95.3%, 86.2%)과 비교하여 유의한 차이는 없었다 (P=0.497). 관찰 기간 동안 15명의 환자가 사망했고(생체 신이식 9명, 사체 신이식 6명), 5년 및 10년 환자 생존율은 각각 97.2%, 91.9%이었다(Fig. 2). 사망 원인으로는 심장돌연사 5명, 뇌졸중 1명, 폐렴 3명, 패혈증 1명, 결핵 1명, 악성종양 2명, 그리고 원인 불명이 2명이었다. 생체 신이식 의 5년 및 10년 환자 생존율은 각각 97.2%와 91.6%였고, 사체 신이식(5년 및 10년 환자 생존율 각각 97.1%, 91.9%) 과 비교하여 유의한 차이를 보이지 않았다(P=0.838).
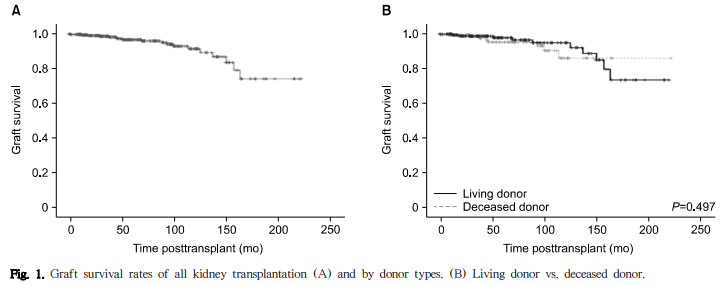
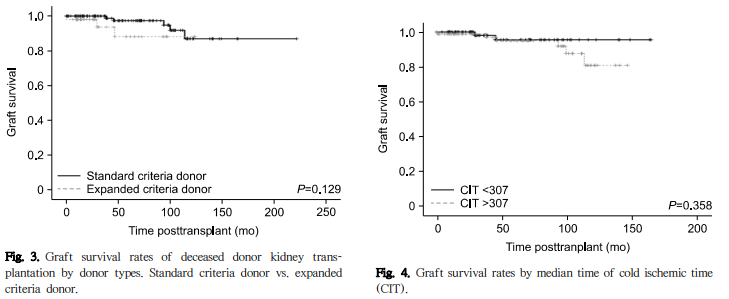
사체 신이식 중 KONOS 기준에 따른 SCD는 127예 (74.9%)였고, ECD는 45예(26.1%)였다. ECD로 분류된 요인으로는 저혈압이 19예로 가장 많았고, 60세 이상 18예, 혈청 크레아티닌 >3.0 mg/mL 6예, 그리고 심정지 뇌사자가 2예 있었다(Table 5). SCD와 ECD의 이식신 생존율은 의미 있는 차이를 보이지 않았다(P=0.129) (Fig. 3). UNOS (United Network for Organ Sharing) 기준 ECD 이식은 32 예(18.6%)였고 SCD와 이식신 생존율에 차이가 없었다 (P=0.673). 한랭허혈 시간의 중간값인 307분을 기준으로 두 군으로 나누어 비교하였을 때에도 이식신 생존율에는 차이가 없었다(P=0.358) (Fig. 4).

3. 이식신 및 환자 생존율에 영향을 미치는 인자
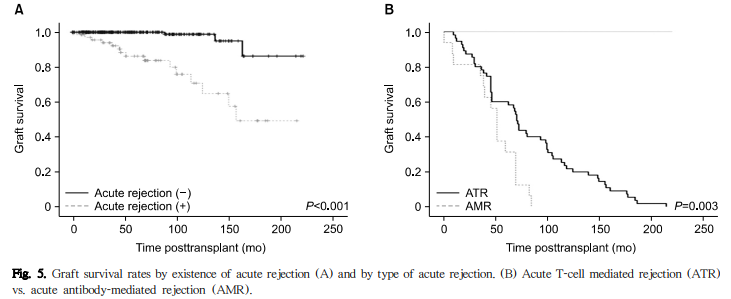
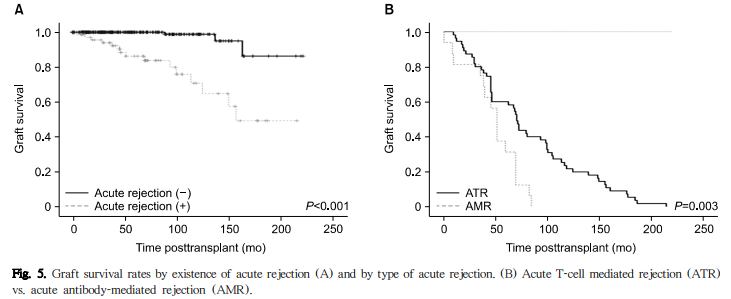
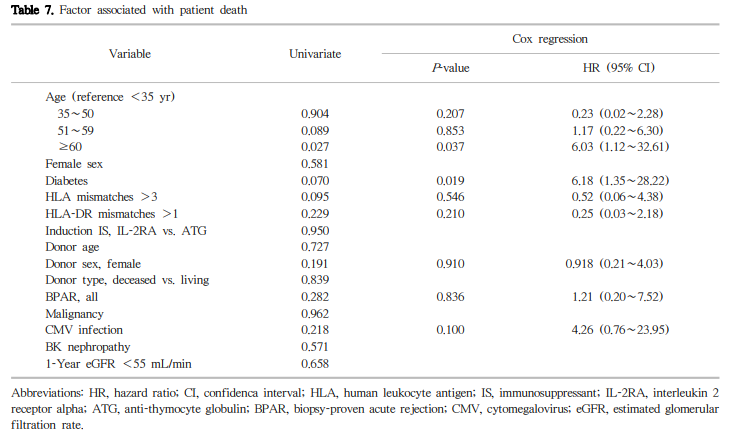
단변량 분석에서 이식신의 생존율에 영향을 미치는 요인은 BPAR 여부가 유일하였다(Table 6). 5년 및 10년 이식신 생존율은 BPAR이 있는 경우 86.4%와 71%였으며, BPAR이 없는 경우(5년 100%, 10년 98.8%)와 비교하여 의미 있게 낮았다(log rank test, P<0.001) (Fig. 5). 신장이식 수혜자의 성별, 면역 유도요법의 종류, CMV 감염, 신이식 1년 시점의 사구체여과율 <55 mL/min/1.73 m2 미만을 잠재적 위험인자로 포함한 다변량 분석을 시행한 결과 BPAR 여부가 이식신 생존율에 영향을 미치는 독립적인 인자로 확인되었다(hazard ratio [HR], 14.38; 95% confidence interval [CI], 3.79∼54.53; P<0.001). BPAR을 ACR과 AAMR 로 나누어 분석하였을 때에도 두 가지 경우 모두 유의한 인자로 분석되었다(HR, 11.52; 95% CI, 2.97∼44.60; P<0.001 그리고 HR, 44.53; 95% CI, 7.54∼262.89; P<0.001). 또한, 1년 이상 관찰한 환자를 대상으로 1년 이내 발생한 BPAR이 이식신 생존율에 영향을 미쳤으며(HR, 11.21; 95% CI, 2.67∼47.14; P=0.001), 이식신 생존율에 대한 영향은 1년 이후 발생한 BPAR 역시 마찬가지로 나타났다(HR, 16.84; 95% CI, 4.62∼61.40; P=0.001).
환자 생존율에 영향을 미치는 요인으로는 나이 60세 이상과(HR, 6.03; 95% CI, 1.12∼32.61; P=0.037), 당뇨병 (HR, 6.18; 95% CI, 1.35∼28.22; P=0.019)이 유의한 인자로 분석되었다(Table 7). 최근 고령의 신이식이 증가하는 추세로, 60세 이상은 총 29예(8.2%)이고, 5년 및 10년 환자 생존율 각각 90.9%, 77.9% (P=0.021)이었으며, 5년 및 10년 이식신 생존율 각각 96.2%, 82.4% (P=0.418)로 분석되었다.
고 찰
본 연구에서는 최근의 신장이식의 임상결과에 있어서 단기간의 성적뿐 아니라 장기간 성적의 향상이 있었다는 결과를 확인하였다. 미국이나 유럽의 이식 성적과 비교해 이식 성적에 영향을 미치는 환자 특성에 있어서 차이가 있으며, 이식 성적은 좀 더 나은 경향을 보였다. 본 연구에서 분석된 환자군이 우리나라 신장이식 환자군을 대표하지는 못한다. 본 기관의 환자들은 우리나라 타 기관에 비해 뇌사자 이식 비율, 당뇨병 환자 비율과 평균 연령이 높았고, 재이식환자들의 비율은 상대적으로 낮았다. 전체적으로는 우리나라 타 기관 환자의 중증도와 비슷하거나 높은 편으로 생각할 수 있다.
KONOS의 통계에 따르면 2000년 1월부터 2015년 12월까지 총 18,918예의 신이식을 시행하였으며, 이 중 사체 신이식은 6,630예로 35.0%를 차지했다. United States Renal Data System 통계에 의하면 미국에서는 2011년 67.1%에서 2014년 68.9%로 우리나라보다 사체 신이식 비율이 높다. 본원의 사체 신이식 비율 48.6%는 미국에는 미치지 못하지만 우리나라 평균보다는 높았다.
우리나라에서 말기신부전증의 원인으로서 당뇨병성 신병증은, 1992년 19.5%에서 2015년 48.4%로 지속적으로 증가 추세에 있다. 당뇨병성 말기신부전증 환자의 이식 역시 최근에 증가하고 있다. 미국에서는 신이식 대기자의 당뇨병 유병률은 2004년 29.7%에서 2014년 35.5%로 증가 추세에 있으며, 2014년 시행한 신이식 환자의 28.6%가 당뇨병성 신병증 환자였다. 국내에서는 신장 이식환자의 당뇨병 유병률에 대한 정확한 통계가 없어 이를 알긴 어려우나, Kim 등이 보고한 연세대학교 세브란스병원의 자료에 의하면 초기 이식군 1,500예에서 당뇨병의 유병률은 3.3%였으며, 후기 이식군 1,500예의 경우 9.4%였다. 또한 가톨릭대학교에서 시행한 신장이식 1,500예를 살펴본 연구에서도 전체 신이식 환자의 5%가 당뇨병성 신병증 환자였으며 비교적 최근인 2014년 삼성서울병원에서 발표한 신장이식 1,500예에서도 당뇨병성 신병증으로 인한 환자 는 12.4%였다. 본원에서는 신이식 환자의 20.9%가 당뇨병성 신병증 환자로 미국과 비교해서는 높지 않으나 우리나라의 타 기관의 자료와 비교하면 당뇨병 환자의 비율이 높았다.
본 연구에서 추적 기간 중 총 18예에서 이식신 손실이 있었으며, 5년 및 10년 이식신 생존율은 각각 96.7%와 91.5%였다. 비슷한 시기의 국내 타 기관들의 분석에서는 5년 및 10년 이식신 생존율을 각각 90%∼93.1%, 76%∼ 83.4%로 보고하여 본 연구의 임상성적이 수치상으로 나은 경향을 보였으며, 특히 10년 이식신 생존율에 더 큰 차이를 보이는 경향이 있었다. Kim 등의 연구에서 는 1996년 이전의 신장이식 임상성적을 구분하여 보고하 였는데, 5년 및 10년 이식신 생존율을 각각 85.0%, 68.8% 로 보고하여, 장기간 임상성적의 향상이 수치상으로 관찰 되었다. 뇌사자 신이식만 살펴보면 총 8예의 이식신 손실이 있었으며, 5년 및 10년 이식신 생존율은 각각 95.3%와 86.2%였다. 이는 미국의 뇌사자 이식신 생존율이 5년 73.2%, 10년 45.0%와 비교하여 높은 수치이며, European Renal Association–European Dialysis and Transplant Association (ERA-EDTA)에서 2014년에 발표한 유럽의 뇌사자 이식신 생존율 5년 81.6%와 비교하여도 높았다. 그러나 이식신 생존에 영향을 줄 수 있는 요인들에 대한 직접적인 비교를 포함하지 않고 생존율만 비교한 자료이므로 조심스러운 해석이 필요하다. 본원의 좋은 신이식 성적에 영향을 미쳤을 요인으로는 먼저 대상자들의 낮은 PRA 역가를 들 수 있다. Scientific Registry of Transplant Recipients의 통계에 의하면 2003년 신이식 환자 중, PRA 역가 80% 이상인 고도로 감작된 환자의 비율이 7.6%였고 20%∼80%의 비율이 12.3%이었으며, 2013년에는 각각 11.5%와 14.6%로 나타나, 본 연구 대상자와 비교하면 고도로 감작된 환자의 비율이 현저하게 높았다. 두 번째는 비교적 짧은 한랭 허혈 시간을 생각해 볼 수 있다. 국내의 장기 이식기관간의 지역적인 분산과 이동 시간을 고려하면 뇌사자 신이식 에서 한랭허혈 시간은 대부분 12시간 이내이다. 본 연구에서도 12시간 이상의 한랭허혈 시간을 보인 경우는 4예(2.3%)에 불과하였다. 또한, 의료제도나 사회환경적인 차이가 이식의 성적에 영향을 미쳤을 수 있다. 특정 지역의 단일기관의 성적이 그 나라의 전체적인 성적과 다른 경우는 다른 나라에서도 볼 수 있다. 이식센터로의 용이한 접근성과 충분한 진료의 제공은 장기간의 이식 성적 향상에 중요한 기여를 할 수 있다. 본 기관에서 이식을 받은 환자의 경우 거의 모든 환자들이 1시간 이내에 병원에 도달 할 수 있는 거리에 거주하고 있었다.
본 연구에서 BPAR의 발생은 이식편 소실의 강력한 위험인자였다(HR, 14.38; 95% CI, 3.79∼54.53; P<0.001). 최근 20년 동안 좀 더 효과적인 면역억제제를 도입하면서 BPAR의 빈도는 급격하게 감소하였으나, 이러한 발전이 이식편의 장기간 성적 향상으로 연결되지 않았다. 또한, 특정 형태의 BPAR은 이식신 예후와 관계없다는 관찰소견으로 BPAR과 이식편 소실과의 인과관계에 대한 반론이 제기되기도 하였다. 그러나 최근 프로토콜 이식편 생검을 기반으로 한 연구들에서는 세포매개성 그리고 항체매개성 BPAR 양자 공히 장기간에 걸쳐 이식편 조직의 변화를 초래하여 이식편 생존율을 감소시키는 소견을 관찰하였다. BPAR의 회복 후에도 동종면역반응에 의한 지속적인 염증반응이 이식편 섬유화를 초래함으로써 이식편 기능 소실을 초래하는 것으로 그 기전을 설명하고 있다. 본 연구의 결과는 이러한 최근의 연구들과 같은 맥락에 있다고 생각된다.
본 연구에서는 약물복용 비순응(non-adherence)이 이식신 손실의 중요한 원인이라는 것을 확인하였다. 한 메타분 석연구에 의하면 약물복용 비순응자는 전체 신장이식환자의 22%를 차지하고, 약물복용 비순응은 전체 이식편 소실 원인의 36%를 차지하는 것으로 나타났다. 본 연구에서는 1개월 이상의 명백한 약물복용 중단의 병력이 있는 환자들만을 고려했음에도 약물복용 비순응은 전체 이식신 손실의 38.9%를 차지하였다. 실제 경한 약물복용 비순응자는 좀 더 많은 빈도를 차지할 것으로 추정된다.
ECD 신이식은 대기자 증가와 장기수급의 불균형을 해결하기 위한 방안으로 최근 널리 시행되고 있다. ECD 신이식은 SCD 신이식 보다 예후가 나쁜 것으로 보고되고 있다. 그러나 우리나라 기관들의 경험으로는 ECD와 SCD 신이식의 이식편 생존율에서는 차이가 없는 것으로 보고되었다. KONOS ECD 기준을 적용하더라도 유사한 결과를 보고하였다. 이러한 결과들은 미국 환자들을 대상으로 만들어진 ECD 기준과 현재의 KONOS ECD 기준이 이식신의 결과를 예측하는데 부적합하여 새로운 기준이 필요할 것을 시사하는 소견이다. 본 연구에서는 최근 개정된 KONOS의 ECD 기준을 적용하여 분류하였는데, 우리나라의 다른 기관의 결과와 마찬가지로 ECD와 SCD 신이식의 이식편 생존율에 차이가 없는 것으로 나타났다.
본 연구에는 몇 가지 한계점이 있다. 결과에 영향을 미칠 수 있는 모든 위험요인들을 측정할 수 없었던 후향적 연구의 본질적인 한계가 있다. 따라서 잔여 비뚤림(residual confounding)의 가능성을 배제할 수 없다. 또한, 대상 환자 수가 충분하지 않아서 초래될 수 있는 낮은 검정력을 들 수 있다. 이로 인해 생체 이식과 뇌사자 이식 간의 이식편 생존율, 한랭허혈 시간에 따른 이식편 생존율의 차이가 없게 나타난 것은 베타 오류에 의한 것으로도 추정할 수 있 다. 그러나 단일기관에서 근거리의 환자들을 추적 관찰하였기 때문에 신장이식 환자들의 정보가 거의 빠짐없이 추적되었다는 점은 본 연구의 장점으로 생각할 수 있다.
결 론
울산대학교병원에서 시행한 신장이식을 살펴보면 국내외의 다른 기관의 신이식 결과와 비교하였을 때 우수한 성적을 나타내는 경향을 보였다. 이러한 결과에는 대상 환자의 특징, 용이한 의료 접근성과 짧은 한랭허혈 시간 등이 영향을 미쳤을 것으로 생각된다. 국내외 타 기관의 과거 성적과 비교를 하면 10년 이식편 생존율과 같은 장기간 성적이 향상된 경향도 관찰할 수 있었다. BPAR의 발병 여부는 이식신의 장기간 생존율에 영향을 미치는 중요한 인자였으며 나이와 당뇨병이 환자 생존율에 영향을 미치는 인자로 분석되었다.
※ 서울 아산병원에서 2005년부터 2016년 9월까지 생체 기증자의 신장을 이식받은 환자 2898명의 장기 생존율(5년, 10년)을 분석했더니 투석 치료를 받지 않고 바로 신장 이식을 받았거나, 투석 치료기간이 19개월 미만으로 짧았던 환자들의 이식 후 생존율은 각각 99.3%와 99%로 나타났다. 투석 기간이 19개월 이상 지속한 환자들의 생존율 97.2%보다 더 높았다. 투석 기간이 짧으면 이식 후 생존율이 더 높다는 얘기다.
또 신장이식 수술 후 발생하는 거부반응 발생률은 투석 전 신장이식을 받거나 투석치료 기간이 19개월 미만으로 짧은 환자가 각각 17.1%와 16.8%로 확인됐다. 19개월 이상 장기간 투석을 받아온 환자들의 거부반응 발생률 22.8%에 비해 현저히 낮은 수치다. 투석 기간이 짧으면 이식 후 거부반응도 더 줄어드는 것으로 풀이된다.
분석에 따르면 최근 말기 신부전 환자들이 삶의 질을 고려해 투석치료 전에 신장이식을 선택하는 비율이 늘고 있다. 서울아산병원이 이식 수술을 시행한 초기에는 그런 환자들이 기간별로 각각 11.5%(1990~2000년), 12.3%(2001~2010년)에 불과했다. 하지만, 최근(2011~2018년 1월)에는 16.1%로 투석 전 신장이식 수술을 받는 환자가 상당히 늘었다.
신장이식을 받은 환자 5000명의 원인질환을 살펴본 결과 우리나라 대표 만성질환인 당뇨병과 고혈압에 의한 합병증 때문에 신장이 망가져 신장이식 수술을 받는 환자가 많이 늘어난 것으로 분석됐다. 1990년부터 2010년 사이 신장이식 수술을 받은 환자 중 당뇨 환자 11%, 고혈압 환자 4%에 불과했지만, 2011년부터 2018년 1월 현재까지 당뇨 환자 25%, 고혈압 환자 14%로 각각 2배 이상 늘었다.
만성질환은 2010년 이후 신장이식의 가장 주된 원인질환으로 자리 잡았다. 신장이식을 받은 환자 2명 중 1명은 당뇨병이나 고혈압을 가진 만성질환자로 확인됐다.
당뇨병은 혈당이 지속적으로 올라가면서 몸속 곳곳의 혈관을 손상시킨다. 이는 신장에도 영향을 미친다. 혈액과 노폐물을 걸러내 깨끗하게 만들어주는 신장혈관 꽈리(사구체)의 여과 기능을 떨어트리고 끝내 신장 기능을 잃게 된다.
고혈압은 신장 사구체 내의 압력을 높여 신장 기능을 서서히 감소시키는 것으로 알려져 있다. 당뇨병과 고혈압으로 인해 신장 기능이 10%까지 감소한 상태가 지속되면 말기 신부전증으로 진단받게 된다. 결국 망가진 신장을 대체할 투석 치료 또는 신장이식 수술을 피할 수 없게 된다.
서울아산병원 장기이식센터 신장이식팀 한덕종 교수(신ㆍ췌장이식외과)는 “당뇨병ㆍ고혈압 환자 가운데 매년 5000~6000명이 신부전증으로 악화돼, 신장이식을 받아야 하는 환자가 계속 증가하고 있다”며 “만성질환을 조기에 관리해 신장 합병증을 예방하는 것이 가장 중요하고, 투석을 받고 있는 환자의 경우 적합한 기증자만 있다면 장기간 투석을 받는 것보다 조기에 신장이식 수술을 받는 것이 이식 후 생존율과 삶의 질을 높일 수 있는 방법”이라고 설명했다.
대한이식학회지 / 31권 3호. 2017